Avez-vous déjà remarqué de petits points rouges apparaître sur votre peau sans en comprendre l’origine ? Ces marques mystérieuses peuvent surgir sans prévenir, parfois sans douleur, parfois accompagnées de démangeaisons ou d’autres symptômes. Faut-il s’inquiéter ? Pas forcément. Dans la majorité des cas, ces taches sont bénignes, mais elles peuvent aussi révéler un problème de santé sous-jacent. Allergies, troubles de la circulation, réactions cutanées… Les causes sont nombreuses et variées. Voici 11 raisons possibles qui pourraient expliquer l’apparition de ces points rouges sur votre peau – et quand il est temps de consulter un médecin.
1. Dermatite de contact : une réaction cutanée à ne pas négliger

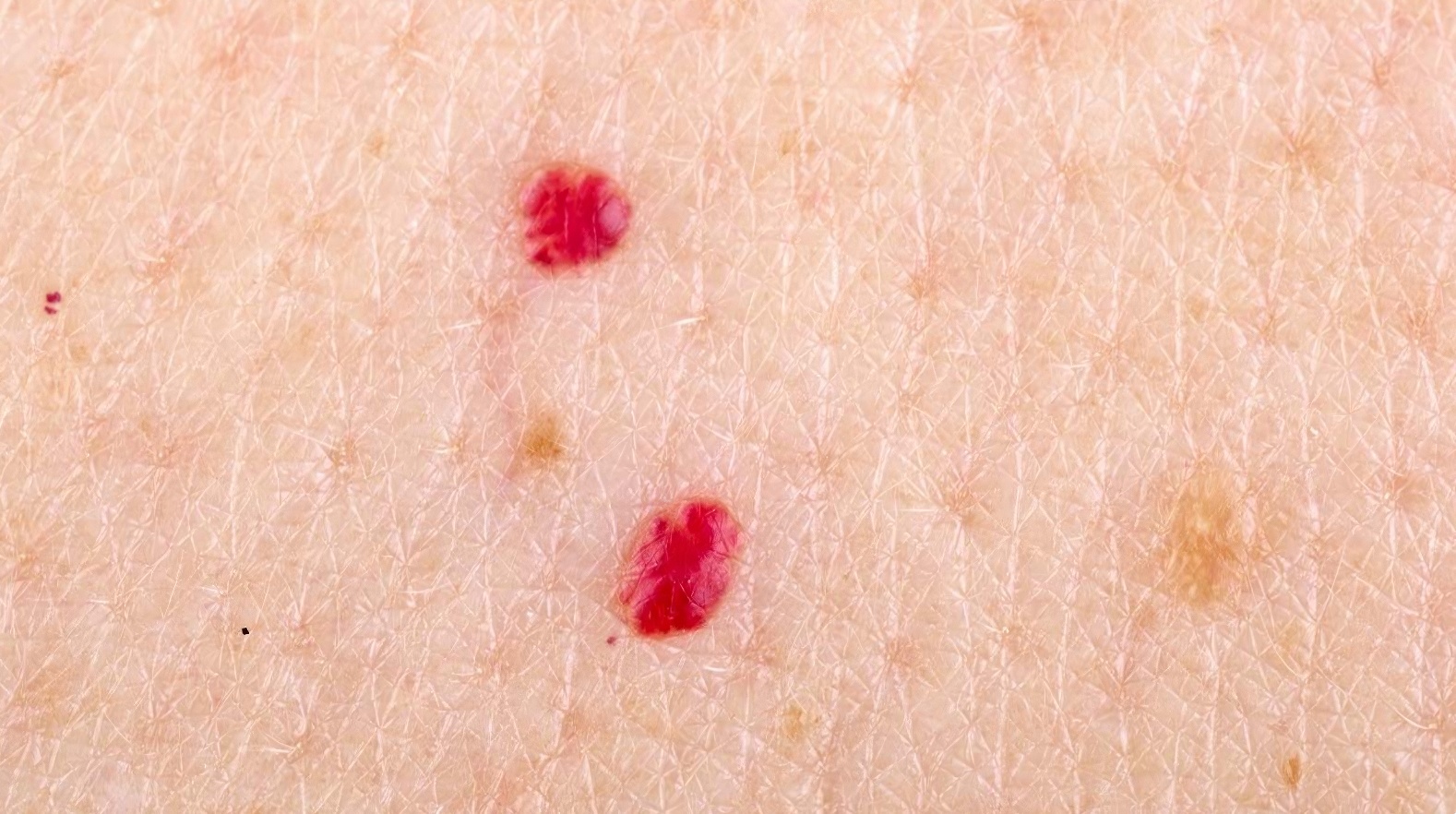
2. Angiomes cerises : ces petites taches rouges qui apparaissent avec l'âge
Si vous avez remarqué de petites taches rouges ou violettes sur votre peau, en particulier sur le torse, les bras ou le dos, il pourrait s’agir d’angiomes cerises. Ces petites excroissances sont causées par une dilatation des vaisseaux sanguins sous la peau. Elles apparaissent généralement après l’âge de 30 ans et deviennent plus fréquentes avec le vieillissement.
Bonne nouvelle : ces angiomes sont totalement bénins et ne présentent aucun danger pour la santé. Cependant, certains peuvent saigner s’ils sont frottés ou blessés, ce qui peut être inconfortable. Si ces taches vous gênent esthétiquement ou provoquent des saignements, un dermatologue peut les retirer facilement à l’aide de techniques comme le laser ou l’électrocoagulation.
Dans tous les cas, si vous observez un changement de couleur, de taille ou de forme, il est préférable de consulter un médecin pour écarter tout risque lié à d’autres affections cutanées.
3. Démangeaisons du nageur : une réaction cutanée après la baignade

Après une baignade en lac, en rivière ou même en piscine, vous avez peut-être ressenti des démangeaisons accompagnées de rougeurs sur certaines parties de votre corps. Ce phénomène, connu sous le nom de démangeaisons du nageur (ou dermatite cercarienne), est causé par de minuscules parasites présents dans l’eau contaminée.
Ces parasites, qui cherchent normalement à infester certains oiseaux aquatiques ou mammifères, peuvent accidentellement pénétrer la peau humaine avant de mourir, provoquant ainsi une réaction allergique avec des éruptions rouges et prurigineuses (qui démangent). Bien que désagréable, cette affection est bénigne et disparaît généralement en quelques jours.
Pour soulager les démangeaisons, des crèmes à base de cortisone et des antihistaminiques peuvent être efficaces. En cas de symptômes persistants ou d’infection secondaire due au grattage, un médecin pourra prescrire un traitement antibiotique.
Prévention : si vous fréquentez des zones à risque, évitez de vous baigner dans des eaux stagnantes, séchez-vous immédiatement après la baignade et privilégiez les plages bien entretenues où la qualité de l’eau est surveillée.
4. Boutons de chaleur : une éruption cutanée liée à la transpiration
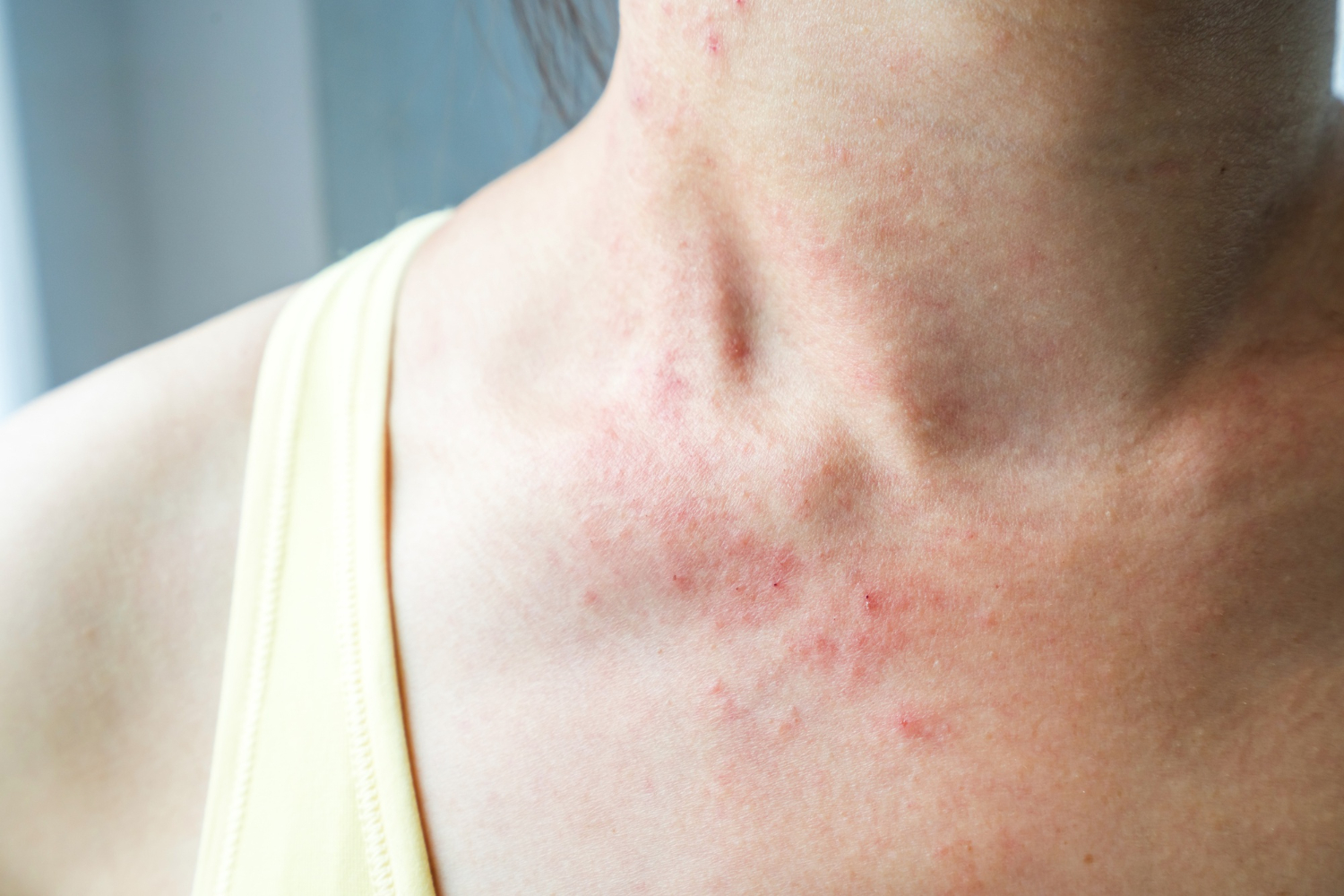
Lorsque la température monte et que vous transpirez davantage, de petits boutons rouges et irritants peuvent apparaître sur votre peau, en particulier sous les aisselles, sur la poitrine, le dos ou l’aine. Il s’agit d’une éruption de chaleur, aussi appelée miliaria. Cette réaction se produit lorsque les glandes sudoripares se bouchent, empêchant la sueur de s’évacuer correctement.
Cette affection est fréquente chez les personnes âgées, car la peau devient plus fragile avec l’âge et la régulation de la température corporelle peut être moins efficace. Bien que ces boutons soient généralement bénins, ils peuvent provoquer des démangeaisons et une sensation de picotement désagréable.
Comment soulager et prévenir les boutons de chaleur ?
- Gardez votre peau au frais et au sec en portant des vêtements amples et respirants.
- Évitez les environnements trop chauds et humides, surtout si vous êtes sujet à cette condition.
- Prenez des douches fraîches et utilisez des poudres absorbantes (comme du talc ou de l’amidon de maïs) pour limiter la transpiration excessive.
- Évitez les crèmes épaisses et les huiles, qui peuvent aggraver le problème en bloquant davantage les pores.
En général, les boutons de chaleur disparaissent d’eux-mêmes en quelques jours, mais si l’éruption devient douloureuse, suintante ou persistante, consultez un médecin pour éviter toute complication.
5. Éruption médicamenteuse : quand votre peau réagit aux médicaments
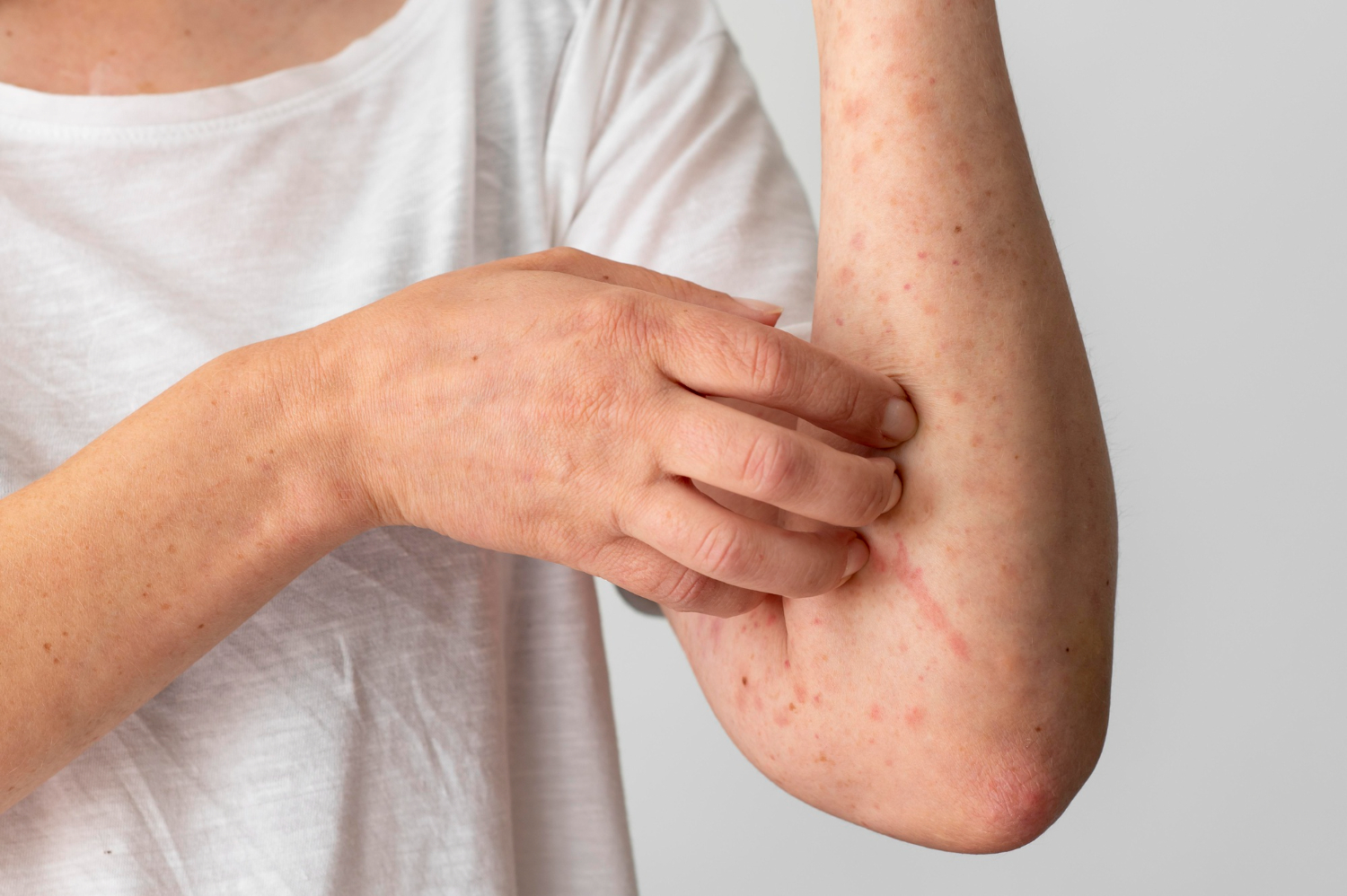
Si après avoir pris un médicament, vous remarquez l’apparition de plaques rouges, de démangeaisons ou d’un gonflement de la peau, il se peut que vous souffriez d’une éruption médicamenteuse. Cette réaction allergique varie en intensité : certaines éruptions sont bénignes, tandis que d’autres peuvent être graves et nécessiter une prise en charge médicale immédiate.
Les médicaments les plus souvent responsables sont certains antibiotiques, anti-inflammatoires, antidouleurs et traitements contre l’hypertension. Chez les personnes âgées, les risques sont accrus, car le corps métabolise les médicaments plus lentement et les interactions médicamenteuses sont plus fréquentes.
Que faire en cas d’éruption cutanée après un médicament ?
- Identifiez le médicament suspect : si l’éruption apparaît peu après la prise d’un nouveau traitement, arrêtez-le et consultez un médecin immédiatement.
- Ne prenez pas un autre médicament sans avis médical, même si les symptômes semblent bénins.
- Surveillez les signes de gravité, comme un gonflement du visage, des difficultés à respirer ou des cloques sur la peau. Dans ces cas, appelez les urgences sans attendre.
- Pour les cas légers, des antihistaminiques et des crèmes apaisantes peuvent aider à soulager l’inconfort.
Une fois la cause identifiée, il est crucial d’informer votre médecin et votre pharmacien afin d’éviter toute future exposition au médicament en cause.
6. Dermatite atopique (eczéma) : une peau sensible qui nécessite des soins adaptés
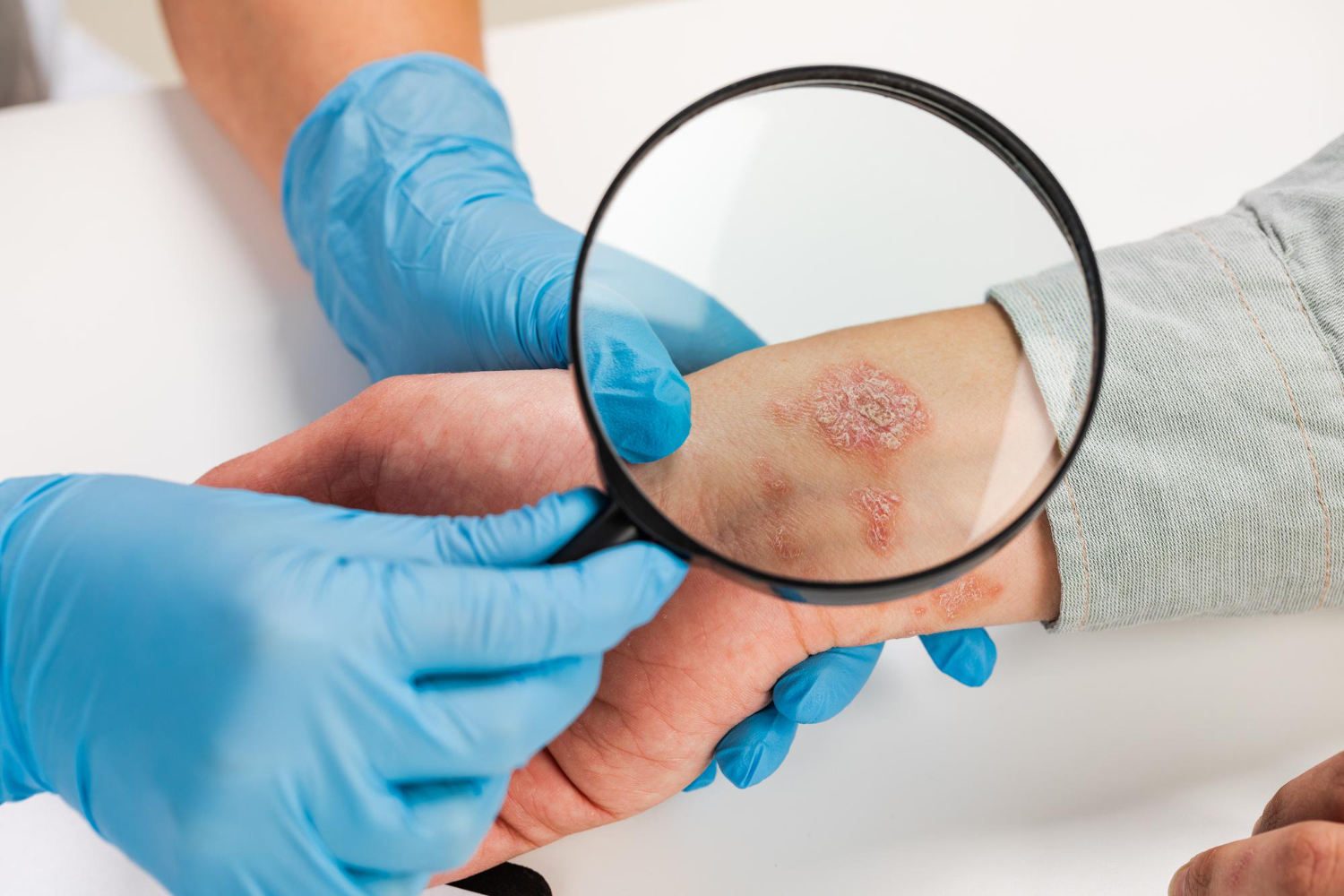
L’eczéma (ou dermatite atopique) est une affection cutanée chronique qui se manifeste par des plaques rouges, des démangeaisons intenses et une peau sèche et irritée. Bien que cette condition soit plus fréquente chez les enfants, elle peut persister ou apparaître à l’âge adulte, notamment chez les personnes ayant une peau sensible.
Chez les seniors, la peau devient plus fine et plus sujette à la sécheresse, ce qui peut aggraver les poussées d’eczéma. Certains facteurs comme le froid, le stress, les produits irritants (savons, parfums, lessives), ou encore les allergies peuvent déclencher ou aggraver les symptômes.
Comment soulager et prévenir l’eczéma ?
- Hydratez votre peau quotidiennement avec une crème adaptée pour éviter la sécheresse.
- Évitez les produits irritants (savons agressifs, parfums, tissus synthétiques) qui peuvent aggraver l’irritation.
- Utilisez des crèmes à base de cortisone en cas de poussée (sur prescription médicale).
- Prenez des antihistaminiques en cas de démangeaisons importantes, pour éviter de trop gratter et d’aggraver les lésions.
Si l’eczéma devient persistant, douloureux ou suintant, une consultation médicale est recommandée pour adapter le traitement et prévenir d’éventuelles complications.
7. Pityriasis rosé : une éruption bénigne mais persistante
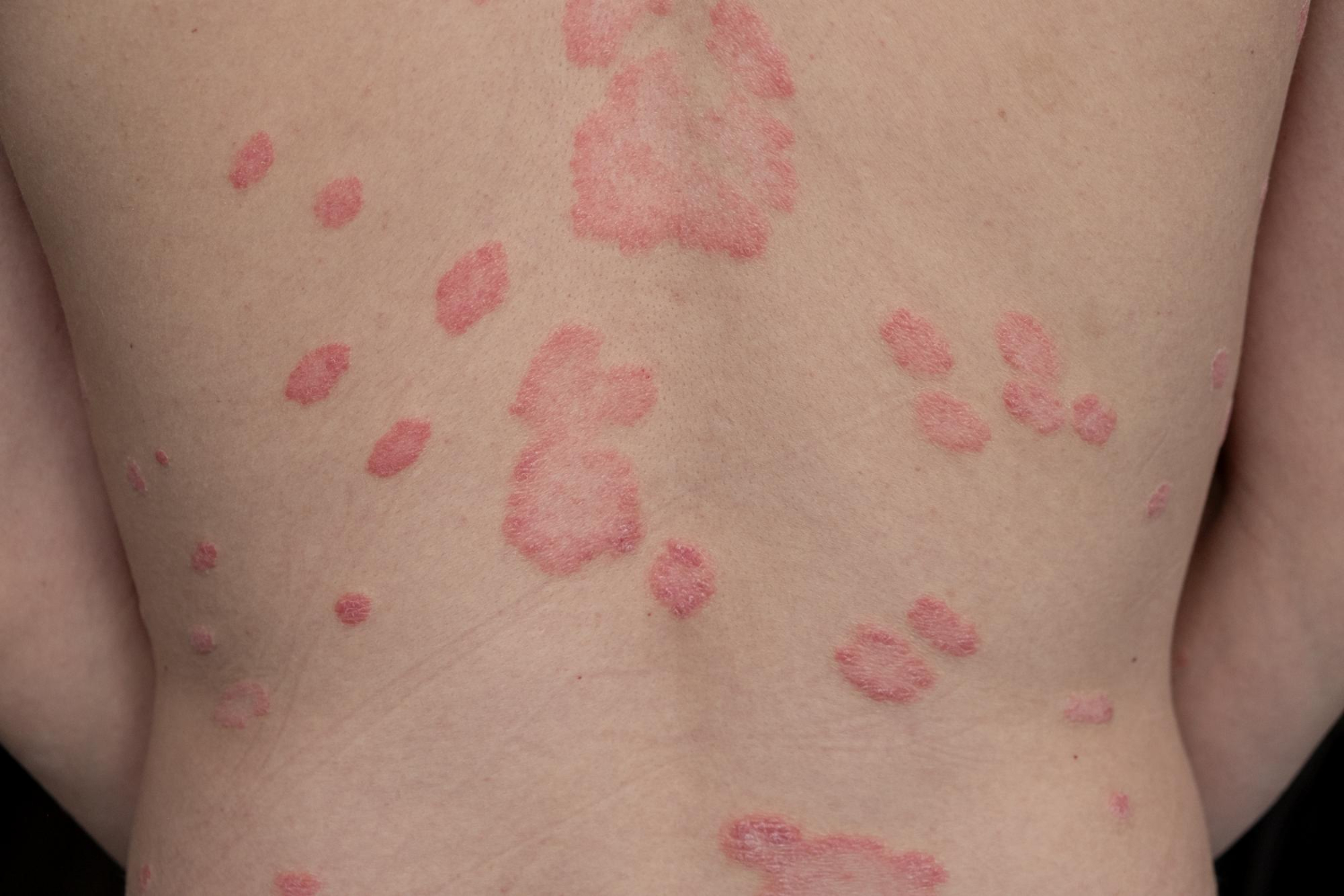
Le pityriasis rosé est une affection cutanée bénigne mais parfois gênante, qui se manifeste par une grande tache rouge initiale (appelée médaillon primaire), suivie de petites plaques rosées et squameuses qui se répandent sur le torse, le dos, les bras ou les jambes. Cette éruption est plus fréquente chez les jeunes adultes, mais peut aussi toucher les personnes âgées, notamment si leur système immunitaire est affaibli.
Bien que son origine exacte ne soit pas totalement comprise, on soupçonne une infection virale comme déclencheur, ce qui expliquerait son apparition soudaine et son évolution naturelle. Heureusement, cette affection disparaît d’elle-même en quelques semaines à quelques mois.
Comment soulager les symptômes du pityriasis rosé ?
- Évitez les douches trop chaudes et les savons agressifs, qui peuvent irriter davantage la peau.
- Hydratez bien votre peau pour réduire l’inconfort et les démangeaisons.
- Prenez des antihistaminiques en cas de fortes démangeaisons.
- Dans certains cas, des antiviraux peuvent être prescrits pour accélérer la guérison, surtout si l’éruption est étendue.
Si l’éruption dure plus de trois mois, s’aggrave ou s’accompagne d’autres symptômes inhabituels, il est préférable de consulter un médecin pour s’assurer qu’il ne s’agit pas d’une autre affection cutanée.
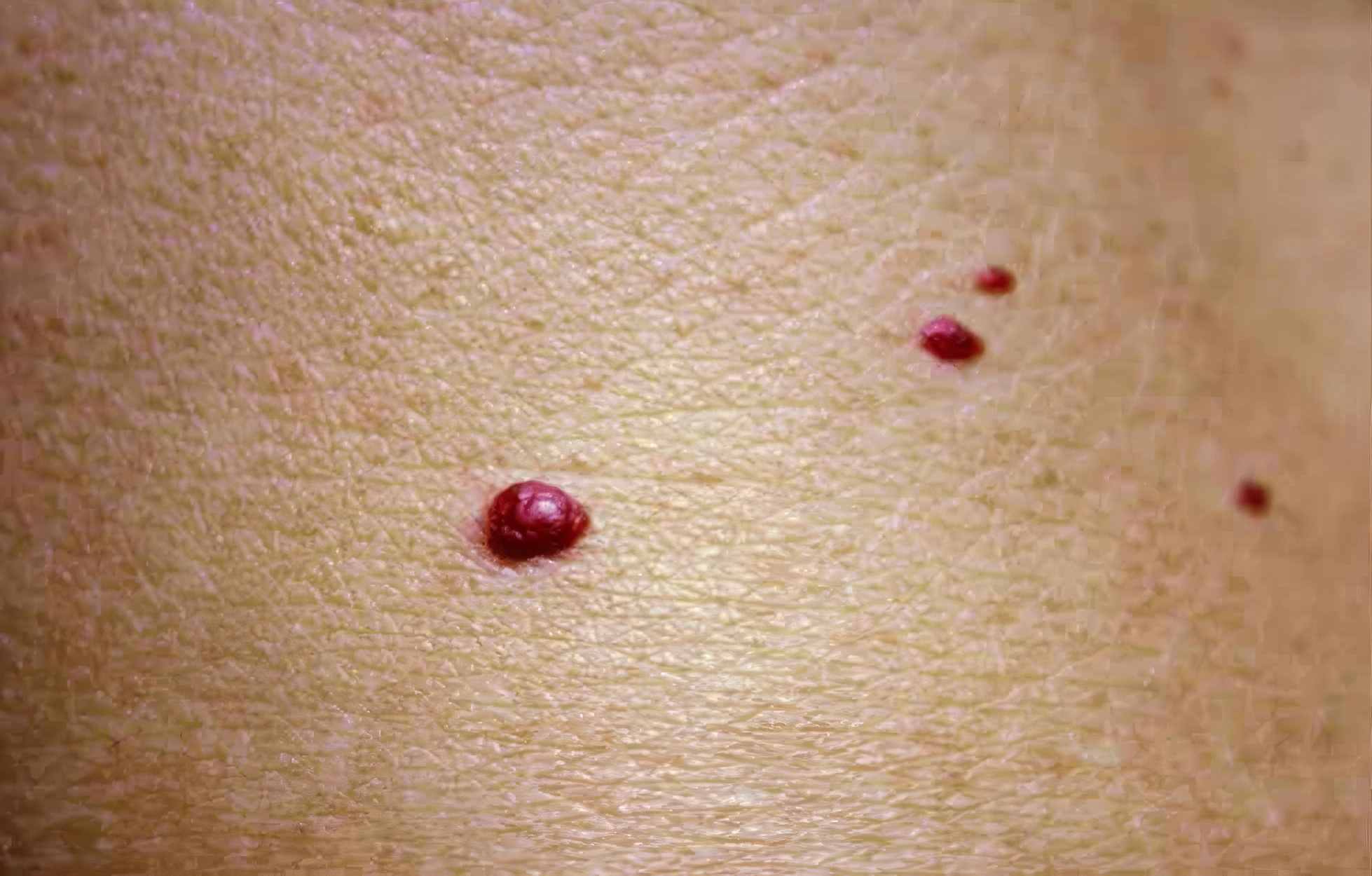
8. Taches de sang sous la peau (purpura) : un signe à surveiller
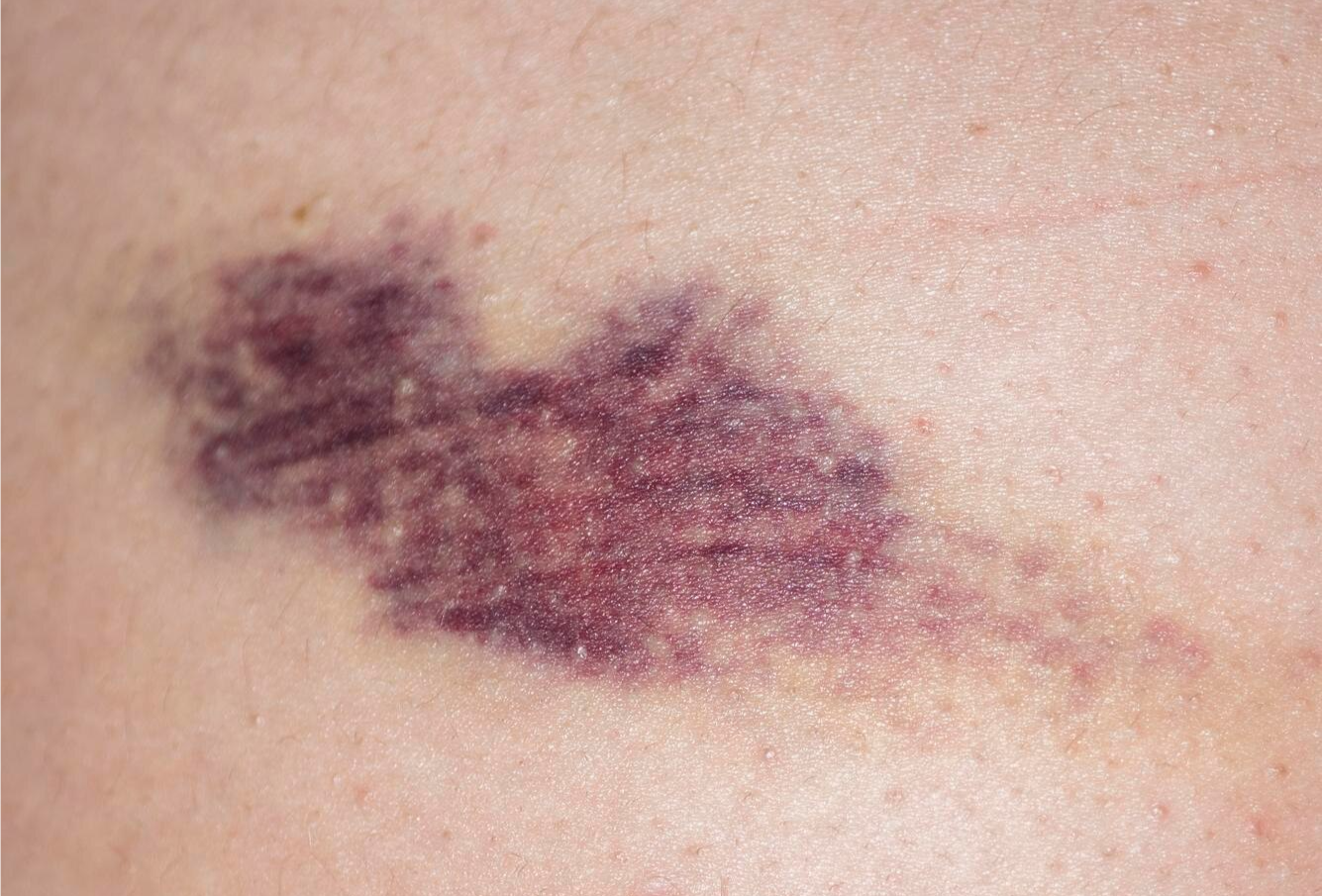
Les taches rouges ou violacées qui apparaissent sous la peau sans raison apparente peuvent être dues à un purpura, une affection causée par la rupture de petits vaisseaux sanguins (capillaires). Chez les personnes âgées, la peau devient plus fine et fragile, rendant ces petits saignements plus fréquents, notamment après un choc léger ou une pression sur la peau.
Dans la plupart des cas, ces taches sont bénignes et disparaissent d’elles-mêmes. Cependant, si le purpura est étendu, fréquent ou s’accompagne d’autres symptômes (fatigue, saignements inhabituels, ecchymoses inexpliquées), cela peut indiquer un trouble sous-jacent comme un problème de coagulation, une carence en vitamines (notamment en vitamine C ou K) ou un effet secondaire de certains médicaments (anticoagulants, aspirine).
Quand consulter un médecin ?
- Si les taches apparaissent sans raison évidente et se multiplient rapidement.
- Si elles sont accompagnées de saignements des gencives, du nez ou d’une fatigue excessive.
- Si vous prenez un traitement anticoagulant, un ajustement médical peut être nécessaire.
Pour renforcer votre peau et vos vaisseaux sanguins, assurez-vous d’avoir une alimentation riche en vitamine C et en flavonoïdes (présents dans les agrumes, les baies et les légumes verts), et évitez les chocs et traumatismes cutanés.
9. La teigne (tinea corporis) : une infection fongique contagieuse
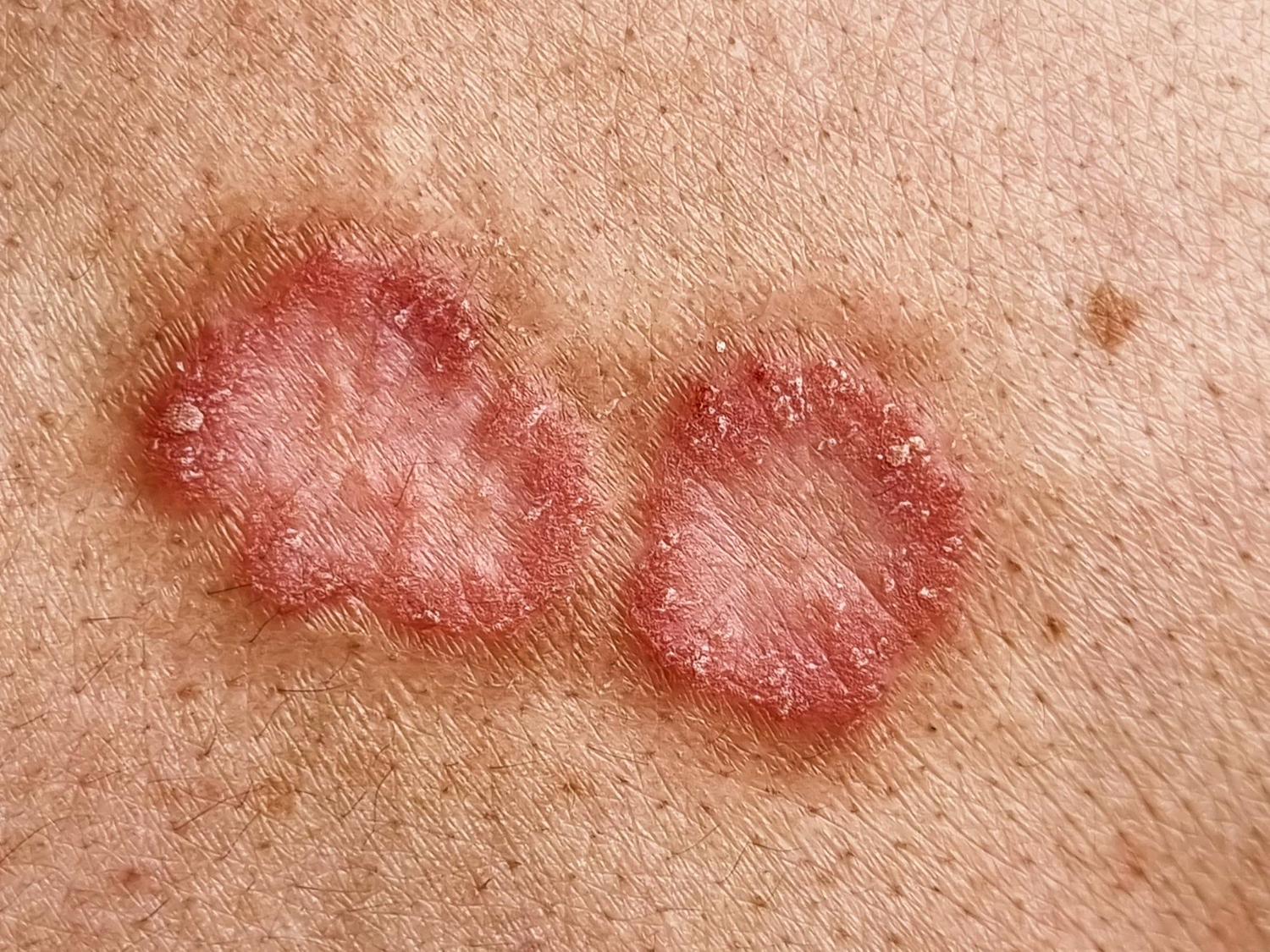
Si vous remarquez des plaques rouges en forme d’anneau avec des bords surélevés sur votre peau, il pourrait s’agir de la teigne, une infection fongique hautement contagieuse. Contrairement à ce que son nom laisse penser, elle n’a rien à voir avec un ver, mais est causée par des champignons appelés dermatophytes.
Cette infection peut se transmettre facilement par contact direct avec une personne infectée, un animal ou même des objets contaminés (linge, serviettes, vêtements, équipements de sport). Les seniors qui vivent en collectivité ou qui partagent des espaces communs (piscines, salles de sport, maisons de retraite) sont plus exposés à ce type d’infection.
Comment traiter et prévenir la teigne ?
- Appliquez des crèmes antifongiques en vente libre ou prescrites par un médecin. Le traitement dure généralement deux à quatre semaines.
- Lavez régulièrement vos vêtements et votre literie à haute température pour éviter la propagation du champignon.
- Évitez de toucher ou de gratter les lésions, car cela peut les propager à d’autres parties du corps.
- Si les lésions s’étendent ou ne guérissent pas après le traitement, consultez un médecin pour un antifongique oral.
Bien que gênante, la teigne se soigne bien avec un traitement approprié, et une bonne hygiène permet d’éviter la réinfection.
10. Le psoriasis : une maladie auto-immune qui marque la peau
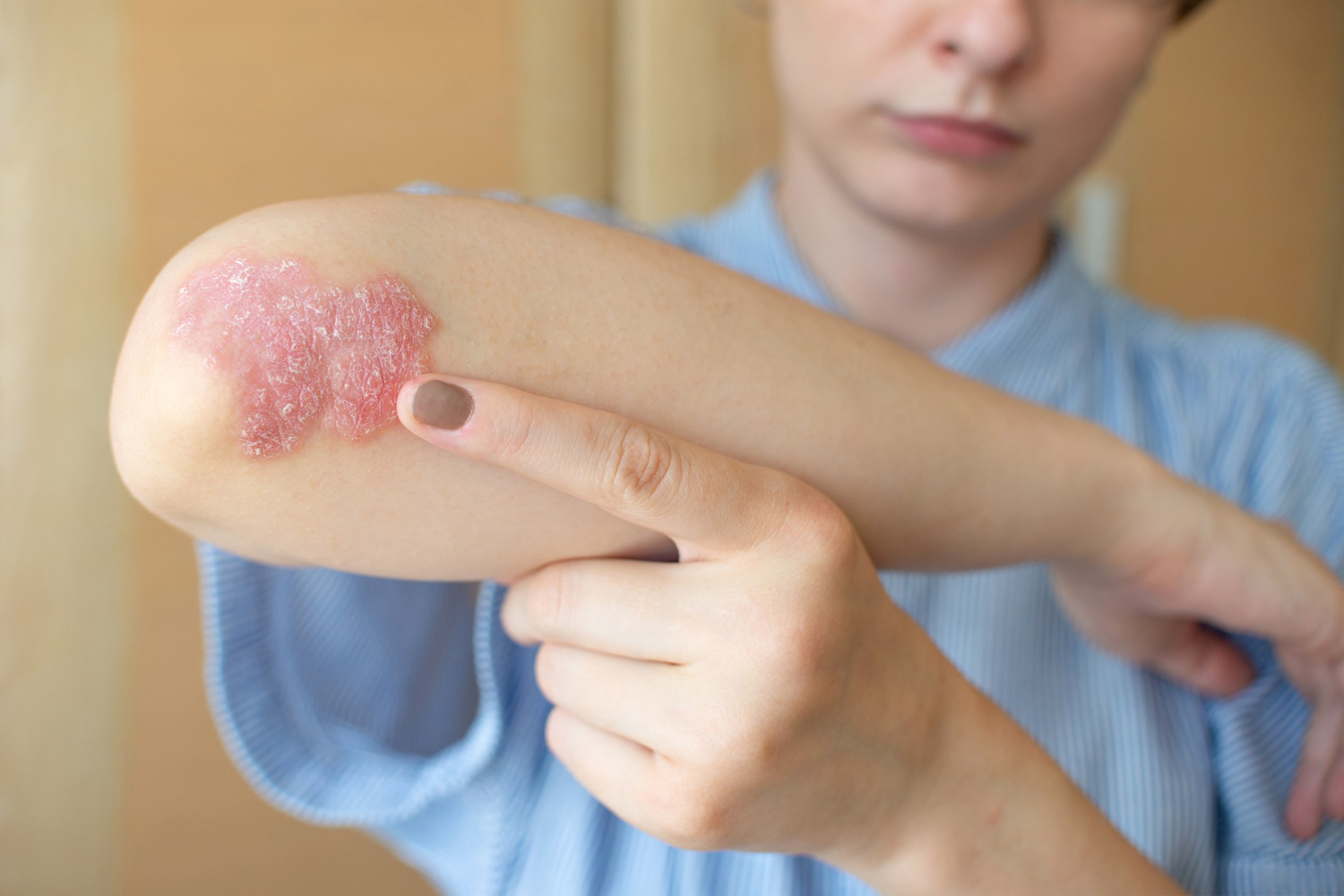
Le psoriasis est une affection auto-immune chronique qui se manifeste par des plaques rouges épaisses recouvertes de squames blanches ou argentées, souvent localisées sur les coudes, les genoux, le cuir chevelu et le bas du dos. Contrairement aux irritations cutanées passagères, le psoriasis est une maladie inflammatoire qui évolue par poussées et peut être déclenché par plusieurs facteurs.
Qu’est-ce qui peut aggraver le psoriasis ?
- Le stress, qui est un déclencheur majeur de nombreuses poussées.
- Les infections, comme une angine à streptocoques, qui peuvent provoquer l’apparition de plaques.
- Le climat, notamment le froid et l’air sec, qui favorisent le dessèchement de la peau.
- Certains médicaments, comme les bêtabloquants ou les anti-inflammatoires, qui peuvent aggraver la maladie.
Comment gérer le psoriasis ?
- Hydratez votre peau quotidiennement avec des crèmes émollientes pour éviter les irritations.
- Évitez les facteurs déclenchants en réduisant le stress et en adoptant une alimentation équilibrée.
- Utilisez des traitements adaptés, comme des crèmes à base de cortisone, des photothérapies ou des traitements systémiques en cas de psoriasis sévère.
- Exposez-vous modérément au soleil, car les rayons UV peuvent aider à réduire l’inflammation (mais toujours avec prudence pour éviter d’autres problèmes cutanés).
Le psoriasis n’est pas contagieux, mais il peut être inconfortable et affecter la qualité de vie. Un suivi médical permet d’adapter les traitements pour mieux contrôler la maladie et espacer les poussées.
11. Lichen plan : une affection cutanée mystérieuse mais traitable
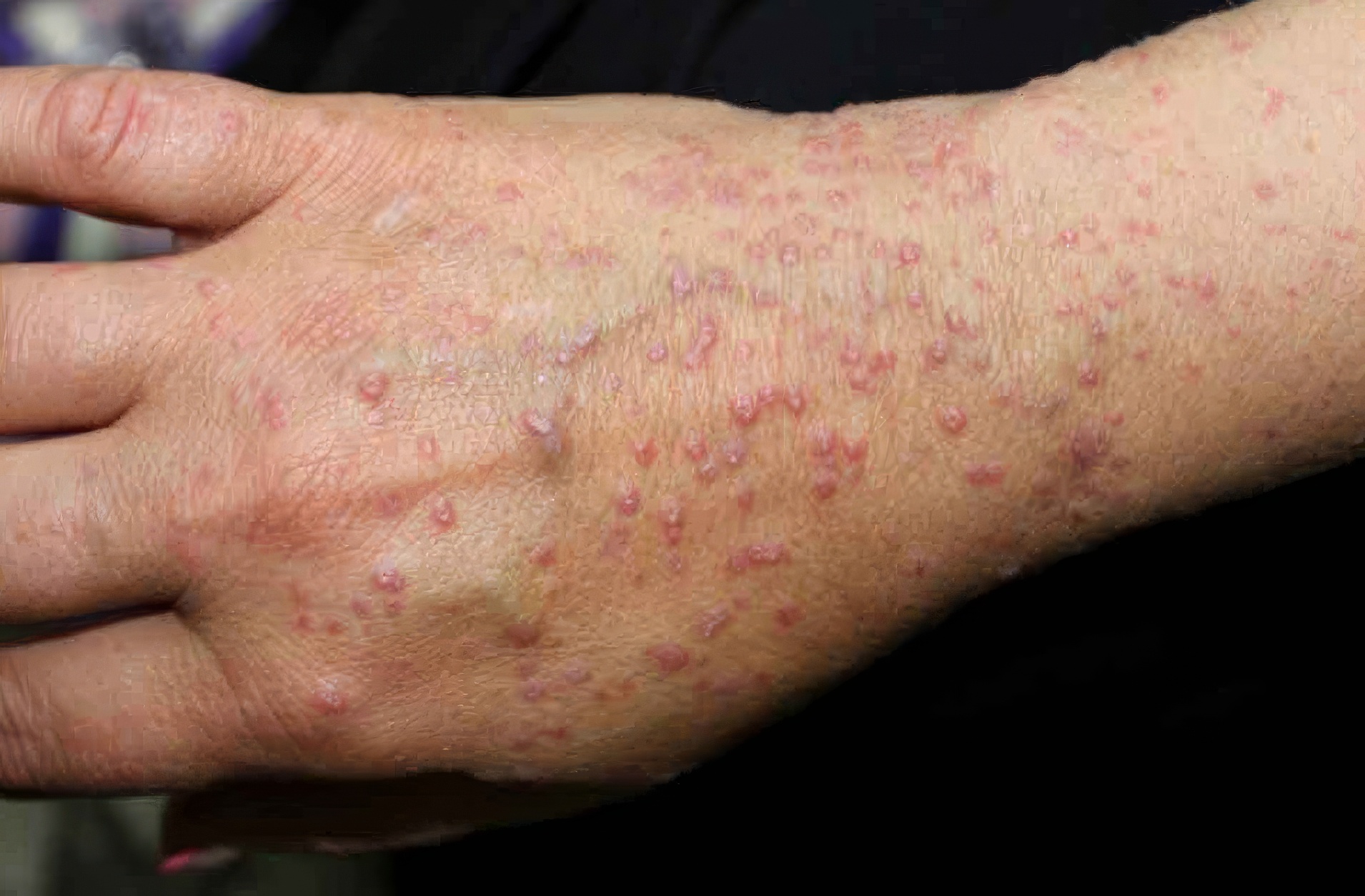
Le lichen plan est une affection dermatologique qui se manifeste par de petites plaques plates, violettes et prurigineuses (qui démangent). Ces lésions peuvent apparaître sur les poignets, les chevilles, le dos, mais aussi dans la bouche ou sur les ongles.
Ce qui rend le lichen plan intriguant, c’est que sa cause exacte reste inconnue. On le soupçonne d’être lié à un dérèglement du système immunitaire, parfois déclenché par le stress, certains médicaments ou des infections virales. Bien qu’il ne soit pas contagieux, il peut être chronique et évoluer par poussées.
Quels traitements pour soulager le lichen plan ?
- Des crèmes à base de corticoïdes pour réduire l’inflammation et les démangeaisons.
- Des antihistaminiques pour atténuer les sensations de grattage.
- Des soins hydratants pour éviter l’irritation de la peau.
- Dans certains cas, des traitements plus avancés, comme la photothérapie ou des immunosuppresseurs, peuvent être envisagés pour les formes sévères.
Bien que le lichen plan disparaisse souvent de lui-même en plusieurs mois, il peut laisser des traces pigmentaires sur la peau. Si vous présentez des lésions persistantes ou gênantes, une consultation dermatologique est recommandée pour adapter le traitement et éviter les complications.
En résumé : surveillez votre peau pour mieux protéger votre santé

Les petits points rouges sur la peau peuvent être bénins et disparaître d’eux-mêmes, mais certains nécessitent une attention médicale. Si vous observez une éruption persistante, des démangeaisons intenses, un gonflement inhabituel ou des symptômes associés comme de la fièvre ou des difficultés respiratoires, il est essentiel de consulter un médecin.
Votre peau est un véritable miroir de votre état de santé général. En étant attentif aux changements cutanés, vous pouvez détecter plus tôt certaines affections et agir en conséquence. Ne négligez pas les signaux que votre corps vous envoie et adoptez les bons gestes pour préserver la santé de votre peau et votre bien-être au quotidien.
Source : verywellhealth










