Alzheimer : un nouveau traitement suscite l’espoir des patients et des chercheurs… mais son coût et ses limites interrogent
Auteur: Adam David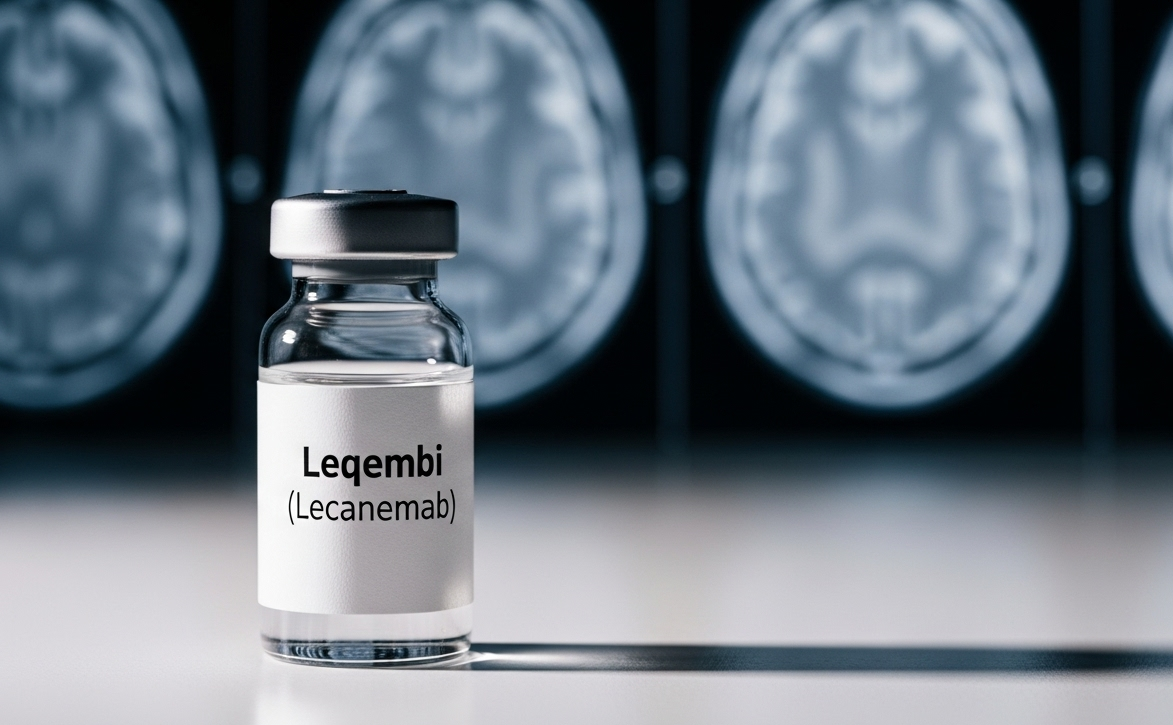
C’est une lueur d’espoir après des décennies d’échecs. Un nouveau traitement, le lécanémab, a pour la première fois démontré sa capacité à freiner le déclin cognitif lié à la maladie d’Alzheimer. Mais en France, l’enthousiasme est déjà douché : la Haute Autorité de Santé vient de lui refuser un accès anticipé, jugeant le bénéfice trop faible et les risques trop élevés. Une décision qui en dit long sur la complexité du combat contre la maladie.
Vingt ans d'impuissance et un tournant
Pendant près de vingt ans, la recherche sur Alzheimer a ressemblé à une longue impasse. La cible était pourtant claire : les fameuses plaques amyloïdes, ces agrégats de protéines qui s’accumulent dans le cerveau des malades et que l’on soupçonne d’être au cœur du processus neurodégénératif. Des dizaines de molécules ont été testées pour les éliminer. Toutes ont échoué. Pendant ce temps, les traitements existants, qui ne font que masquer les symptômes, ont même été déremboursés en France en 2018, faute d’efficacité jugée suffisante.
Et puis, fin 2022, l’étude Clarity AD a changé la donne. Le lécanémab, un anticorps monoclonal, a montré un ralentissement de 27 % du déclin cognitif sur 18 mois par rapport à un placebo. Un chiffre qui peut paraître modeste, mais qui constitue une première historique : enfin, un médicament agissait sur le cours de la maladie elle-même.
Un bénéfice clinique jugé trop modeste

Alors, pourquoi ce coup de frein des autorités françaises ? Pour la Haute Autorité de Santé (HAS), le compte n’y est pas. Dans son évaluation, elle estime que le ralentissement de 27 % observé dans l’essai clinique ne se traduit pas par un bénéfice « pertinent » pour le patient au quotidien. Autrement dit, le gain est statistiquement significatif, mais concrètement, qu’est-ce que cela change pour une personne et sa famille ?
La question est au cœur du débat. Le médicament est destiné aux stades précoces de la maladie, là où les symptômes sont encore légers. Un ralentissement de la progression est crucial, mais la HAS juge que l’amélioration n’est pas assez tangible pour justifier une procédure d’accès accélérée, réservée aux innovations thérapeutiques majeures.
Un profil de sécurité qui inquiète

Au-delà du bénéfice, c’est le profil de tolérance du lécanémab qui a pesé dans la balance. Loin d’être anodin, le traitement a provoqué des œdèmes cérébraux chez près d’un patient sur dix et des microhémorragies chez 12 % d’entre eux. Ces risques sont d’ailleurs accrus chez les porteurs d’une variation génétique spécifique, l’APOE e4, qui est aussi un facteur de risque majeur de la maladie.
Cette surveillance nécessaire impose un parcours de soins extrêmement lourd : des IRM cérébrales régulières avant et pendant les injections (toutes les deux semaines à l’hôpital), et potentiellement des tests génétiques. Un protocole contraignant et coûteux, qui a sans doute contribué à refroidir les experts de la HAS.
Quel avenir pour le traitement en France ?
Le refus d’accès anticipé ne signifie pas une condamnation définitive du médicament en France. Le lécanémab dispose d’une autorisation de mise sur le marché européenne qui sera effective en 2025. Des négociations s’ouvriront alors entre le laboratoire et les autorités sanitaires pour fixer son prix et ses conditions de remboursement.
Mais le message envoyé par la HAS est fort. La question qui se posera sera alors celle du prix – humain et financier – que la société est prête à payer pour un bénéfice mesurable mais limité, face à une maladie qui touche plus d’un million de Français. Le débat ne fait que commencer.
Prévenir plutôt que guérir : l'autre voie

La controverse autour du lécanémab a aussi le mérite de rappeler une évidence : la lutte contre Alzheimer ne se joue pas uniquement sur le terrain des médicaments. D’autres pistes de recherche prometteuses, comme des vaccins ciblant une autre protéine (Tau), avancent en parallèle. Surtout, les experts de la Commission Lancet estiment que jusqu’à 40 % des cas de démence pourraient être évités ou retardés.
Comment ? En agissant sur des facteurs de risque bien connus : maîtrise de l’hypertension et du diabète, activité physique, alimentation équilibrée, mais aussi lutte contre l’isolement social et stimulation intellectuelle. Un rappel salutaire que la santé de notre cerveau se construit tout au long de la vie.
Le premier pas d'un long chemin

Le lécanémab n’est donc ni le remède miracle tant attendu, ni un échec total. Il est peut-être le premier chapitre, imparfait et complexe, d’une nouvelle histoire dans la prise en charge d’Alzheimer. Une histoire où chaque progrès, même modeste, nous forcera à nous interroger sur la définition même de la victoire contre la maladie.
Selon la source : passeportsante.net