Diabète de type 1 : une découverte majeure sur des cellules immunitaires cachées pourrait tout changer
Auteur: Mathieu Gagnon
Une nouvelle lueur d’espoir face au diabète de type 1

Le diabète de type 1 touche près de deux millions d’Américains, et bien souvent, quand le diagnostic tombe, il est déjà trop tard. La plupart des cellules qui produisent l’insuline sont déjà détruites. Mais voilà qu’une nouvelle recherche de l’École de Médecine Perelman de l’Université de Pennsylvanie vient tout bousculer. Les scientifiques ont débusqué un groupe de cellules immunitaires ‘attaquantes’, cachées dans les ganglions lymphatiques du pancréas. Ces cellules apparaissent très tôt dans la maladie, ce qui pourrait enfin nous donner une chance de détecter, et peut-être même de stopper, le diabète de type 1 avant qu’il ne fasse des ravages.
C’est une première. On n’observe plus seulement les dégâts, mais on surprend les coupables en pleine action.
Les cellules ‘attaquantes’ prises la main dans le sac
Golnaz Vahedi, professeure de génétique et co-auteure de l’étude, l’explique simplement : « Pour la première fois, cette recherche a surpris les cellules d’attaque en pleine action pendant que la maladie se développe ; nous ne voyons pas seulement les débris après que le système immunitaire a détruit les cellules productrices d’insuline dans le pancréas. »
Pour en arriver là, l’équipe a analysé près d’un million de cellules immunitaires, une par une. Ces cellules provenaient des ganglions lymphatiques pancréatiques et de la rate de 43 donneurs d’organes. Certains avaient le diabète de type 1, d’autres montraient des signes avant-coureurs, et d’autres étaient en parfaite santé. C’est comme ça qu’ils ont identifié un sous-ensemble unique de cellules T CD4, une sorte de cellules immunitaires ‘auxiliaires’, particulièrement actives chez les personnes atteintes de diabète de type 1.
Les deux protéines qui tirent les ficelles
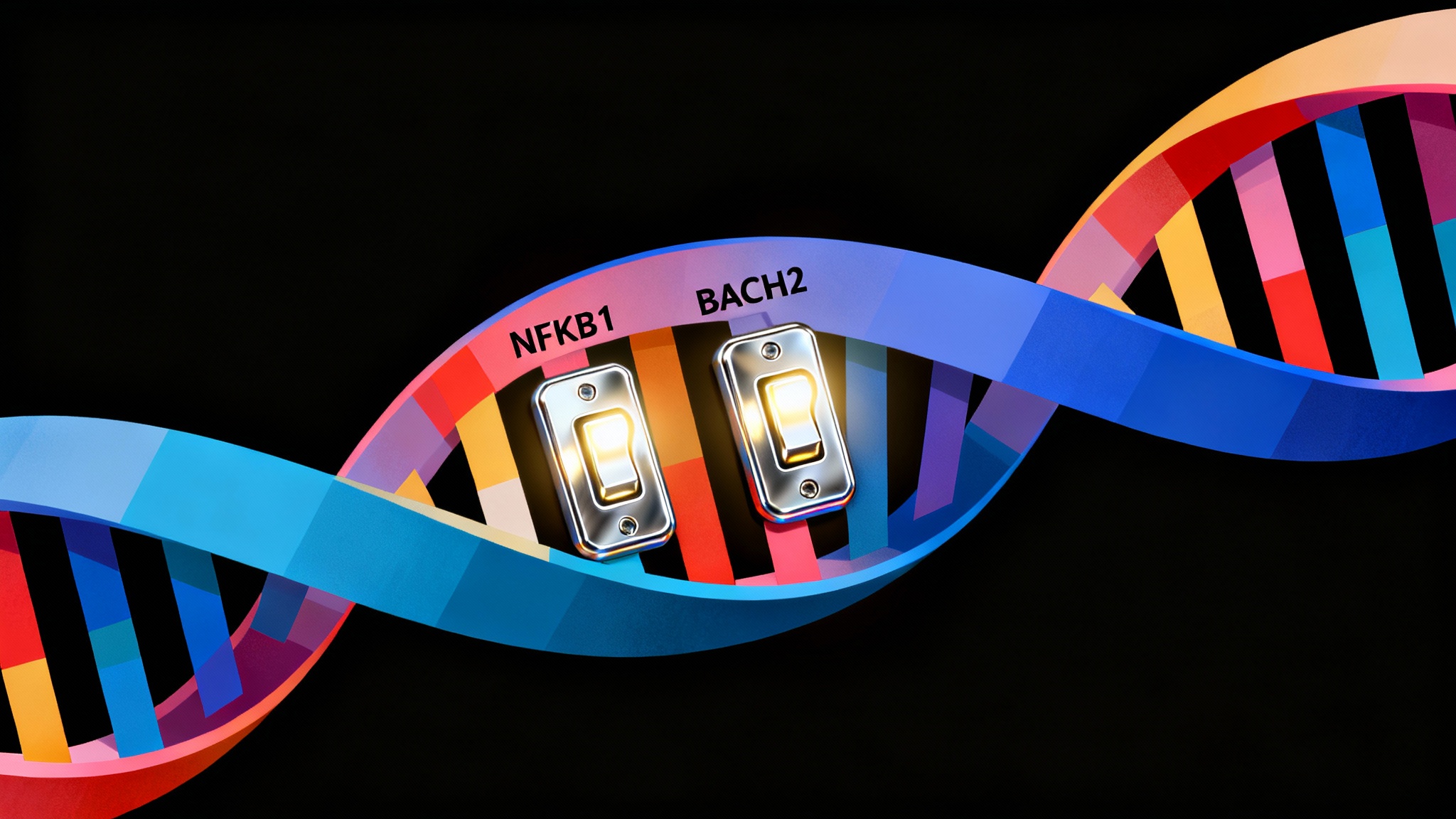
Alors, qu’est-ce qui rend ces cellules si agressives ? Les chercheurs ont découvert qu’elles activent fortement deux protéines spécifiques : NFKB1 et BACH2. Il faut imaginer ces protéines comme des interrupteurs généraux. Elles peuvent allumer ou éteindre des gènes, et dans ce cas précis, elles orchestrent une véritable attaque contre les cellules qui fabriquent notre précieuse insuline. C’est un peu comme si quelqu’un appuyait sur le mauvais bouton, déclenchant une alarme et une réaction en chaîne dévastatrice dans notre propre corps.
C’est fascinant et un peu effrayant de penser que tout se joue sur deux petits mécanismes, n’est-ce pas ?
Un signal d’alarme bien avant les premiers symptômes

La découverte la plus prometteuse, c’est sans doute celle-ci : les scientifiques ont observé exactement le même schéma cellulaire chez les personnes considérées comme pré-diabétiques, celles qui ne présentaient encore aucun symptôme. Qu’est-ce que ça veut dire ? Eh bien, tout simplement que le dérèglement immunitaire commence très tôt, bien avant que les signes classiques comme l’hyperglycémie n’apparaissent.
Cela ouvre une fenêtre d’intervention incroyable. À ce stade, une grande partie des cellules bêta productrices d’insuline sont probablement encore saines et fonctionnelles. On pourrait donc agir avant que les dégâts ne soient irréversibles.
Et si une simple prise de sang suffisait ?

L’autre bonne nouvelle vient de la rate. Là-bas, d’autres globules blancs, les lymphocytes B, ont aussi montré des changements moléculaires spécifiques au diabète de type 1. Et le plus beau dans tout ça ? Ces signaux pourraient être repérés dans de simples échantillons de sang. Cela ouvre la voie à un futur test sanguin capable de détecter le risque de diabète des années avant l’apparition des symptômes.
Comme le dit Vahedi, « les changements dans la rate détectables dans le sang signifient que nous pourrions surveiller les enfants à risque, comme les membres de la famille de patients atteints de diabète de type 1, sans procédures invasives. » Si on arrive à bloquer les voies qui nourrissent ces cellules T CD4 rebelles, on pourrait retarder ou même empêcher le diabète de type 1.
La science, une aventure humaine avant tout

Il est important de rappeler que cette recherche n’aurait jamais pu voir le jour sans la générosité des donneurs d’organes décédés et de leurs familles. C’est un point que les chercheurs tiennent à souligner. « Le personnel du Gift of Life Donor Program, les chirurgiens transplanteurs de Penn, les équipes d’approvisionnement, le personnel de laboratoire et, surtout, les donneurs d’organes ont rendu cette recherche possible », explique Golnaz Vahedi.
L’équipe a étudié les tissus de plus de 200 donneurs, et toutes ces données sont maintenant accessibles gratuitement à d’autres chercheurs. Chaque donnée représente le don d’une personne et des nuits de travail acharné. C’est la science collaborative dans ce qu’elle a de plus beau : des chirurgiens, des scientifiques, des familles et des donateurs qui, ensemble, rendent l’impossible possible.
Ce contenu a été créé avec l’aide de l’IA.