
L’alerte silencieuse

Les garçons en première ligne de l’augmentation
Le défi de la mesure et du sous-diagnostic
Des critères complexes et des stades précis
- On parle d’HTA stade 1 pour des mesures allant du 95e percentile à +12 mmHg.
- L’HTA stade 2 est diagnostiquée lorsque les mesures dépassent le 95e percentile + 12 mmHg.
Ces seuils précis sont cruciaux pour déclencher le bilan étiologique, souvent complexe.
Obésité, le suspect numéro un
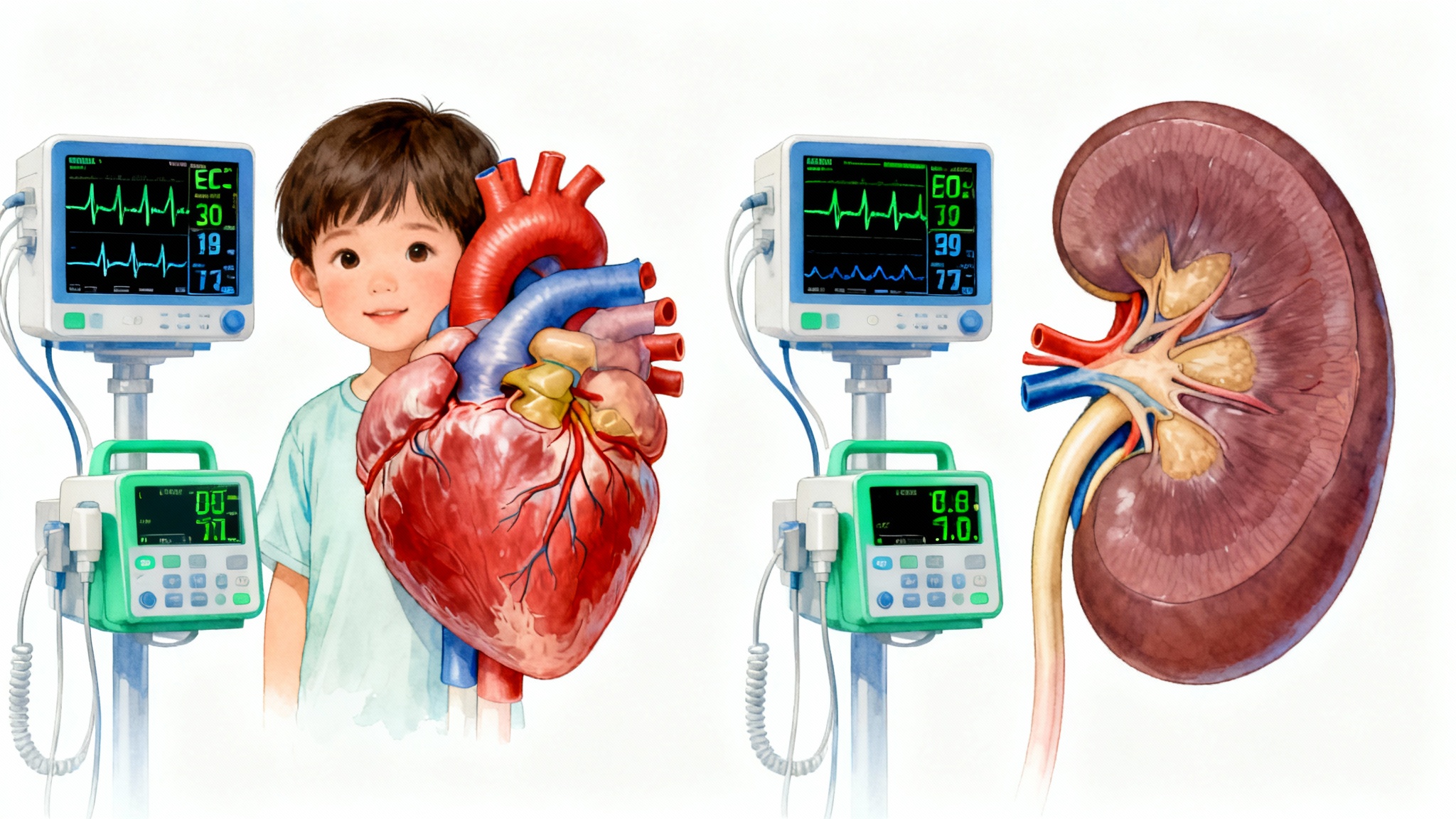
Parallèlement, la recherche d’un retentissement sur les organes cibles (cœur, reins, yeux) nécessite un électrocardiogramme, une échographie cardiaque et un fond d’œil, en particulier si l’HTA est classée comme sévère.
La prise en charge : du mode de vie aux iEC

Généralisation du dépistage

Ce contenu a été créé avec l’aide de l’IA, puis révisé par un humain pour en garantir la précision et la clarté

