
Quand le compte à rebours s’arrête, mais que la vie continue

Dans le silence d’un service d’oncologie ou le bureau feutré d’un neurologue, des mots comme « six mois » ou « un an » résonnent comme un verdict final. Pour beaucoup, un diagnostic en phase terminale est le début de la fin. Une course contre la montre pour laisser une trace, faire des adieux déchirants et se retirer peu à peu du monde des vivants. Notre société a un script bien défini pour la mort : les soins palliatifs, la planification successorale, la fameuse « liste de choses à faire avant de mourir ».
Mais que se passe-t-il lorsque l’horloge sonne la fin du temps imparti, et que vous êtes toujours là ?
C’est la réalité déconcertante de nombreux patients qui vivent ce qu’on appelle une « survie inattendue« . Un phénomène poignant pour ceux qui ont reçu une « date d’expiration », comme ils le disent souvent. Ils vendent ou donnent leurs biens, partent en voyage, cochent les cases de leur liste de souhaits et disent au revoir à leurs proches. Puis, contre toute attente, ils doivent « réintégrer » une vie qu’ils croyaient terminée. Survivre à un pronostic fatal est un miracle médical, mais c’est aussi une crise existentielle et pratique profonde. Un parcours complexe qui mêle le deuil, l’acceptation, la planification de l’inévitable, puis une recalibration totale face à l’incertitude médicale, la ruine financière et le traumatisme psychologique de « vivre dans le couloir », entre la vie et la mort.
La science du pronostic : une probabilité, pas une prophétie
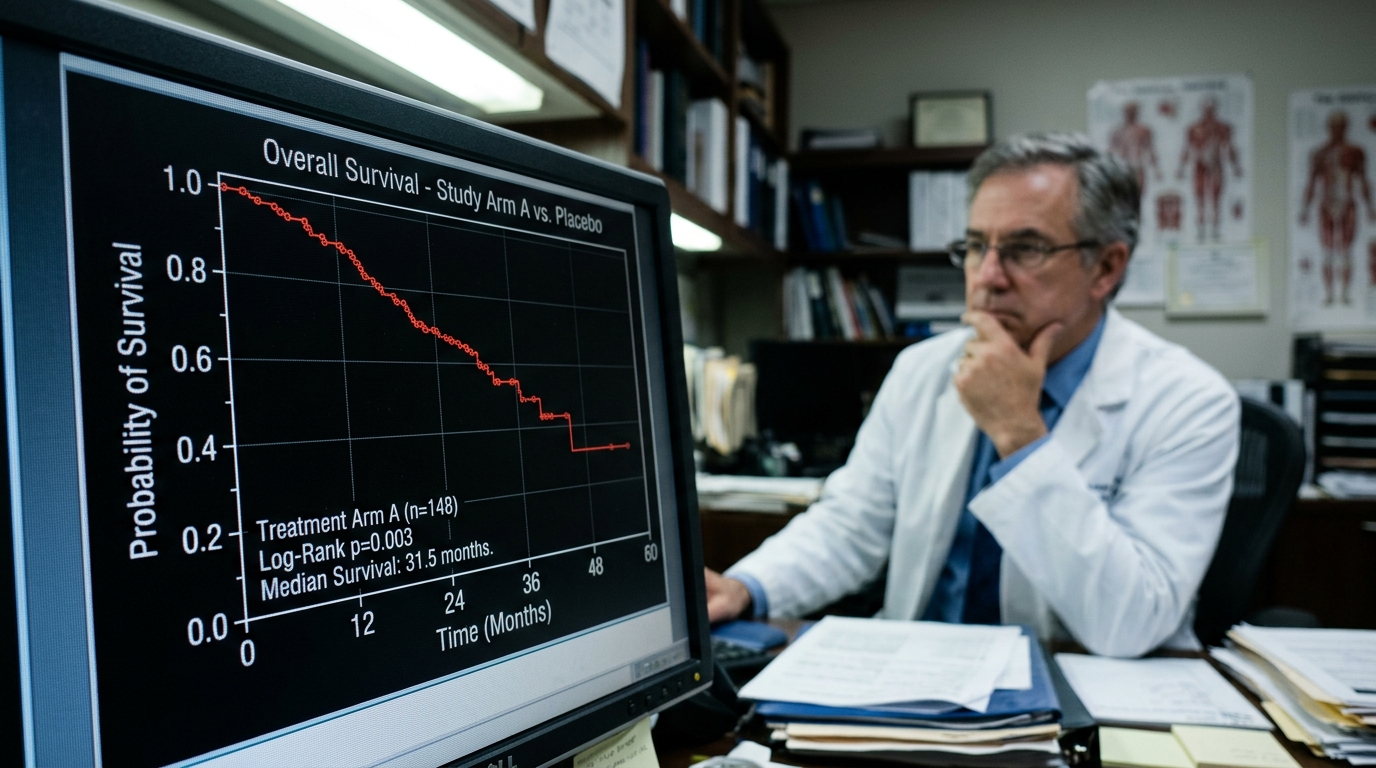
Pour saisir le choc de survivre à son propre diagnostic, il faut d’abord comprendre comment celui-ci est établi. Un pronostic n’est pas une prédiction gravée dans le marbre ; c’est une probabilité statistique basée sur des données historiques. Lorsqu’un médecin donne une estimation de temps, il se réfère généralement à la « survie globale médiane » (SGM). Si un cancer à un stade spécifique a une survie médiane de 12 mois, cela signifie que, dans les essais cliniques, 50 % des patients ont vécu plus d’un an, et 50 % ont vécu moins longtemps.
Les médecins examinent aussi les « taux de survie à cinq ans », qui indiquent le pourcentage de personnes encore en vie cinq ans après le diagnostic. Plusieurs facteurs influencent ces calculs. On trouve d’abord les biomarqueurs et la génétique : la médecine moderne peut identifier des mutations spécifiques, comme l’EGFR dans le cancer du poumon ou le BRCA dans le cancer du sein, qui peuvent mieux répondre à des thérapies ciblées. Ensuite, il y a l’état général du patient, sa forme physique au début du traitement, qui est un prédicteur majeur de longévité. Enfin, les comorbidités, c’est-à-dire d’autres problèmes de santé comme les maladies cardiaques ou le diabète, peuvent raccourcir l’espérance de vie.
Si de plus en plus de personnes déjouent les pronostics, c’est grâce au rythme effréné de l’innovation médicale. Les immunothérapies et les médicaments ciblés transforment des maladies autrefois terminales et aiguës en affections chroniques et gérables. Cependant, l' »ancre psychologique » du pronostic initial reste souvent, laissant les patients préparés à une mort qui ne vient pas.
Tout liquider avant de mourir… et puis survivre

Lorsqu’on leur annonce qu’ils vont mourir, les gens prennent souvent des mesures drastiques pour régler leurs affaires. Cette mentalité du « vivre comme si on allait mourir » est encouragée par la société, mais elle crée un vide pratique abyssal si la survie se prolonge. Dans de nombreux cas, les décisions financières sont directement basées sur le pronostic. Pourquoi épargner pour une retraite que vous ne verrez jamais ? Beaucoup de patients s’offrent de derniers voyages, achètent des cadeaux coûteux pour leurs proches ou donnent leur argent à des œuvres de charité.
Helene Campbell, d’Ottawa au Canada, qui a survécu à son pronostic, se trouve aujourd’hui dans une situation financière difficile. Elle a dépensé d’énormes sommes d’argent pour voyager avec ses amis et sa famille, créant des souvenirs précieux avec ceux qu’elle aime. Mais aujourd’hui, le retour à la réalité est brutal. « Je me suis dit : ‘Si je ne suis plus là et que cet argent est toujours là, je pourrais le donner à mes frères et sœurs — ou je peux vivre des expériences avec mes frères et sœurs et mes amis maintenant, où nous créons ces souvenirs' », a-t-elle confié au journal The Ottawa Citizen.
Beaucoup vendent ou donnent leurs biens. Des maisons sont cédées pour financer un traitement ou simplifier la succession. Bill Staube a reçu un pronostic similaire. Il a alors donné l’intégralité de sa collection d’art de 1500 pièces et a commencé à mettre de l’ordre dans ses affaires. Puis, son cancer du poumon de stade 4 est entré en rémission. Alors que ses amis jubilaient, lui se sentait partagé. « J’étais tellement investi dans la préparation de ma mort », se souvient-il. « Et puis ça s’est rapidement transformé en agacement. J’étais passé de ne pas savoir quand j’allais mourir à ne pas savoir si le cancer allait revenir… Ma réaction initiale a été ‘Qu’est-ce que je vais faire de ça ? Comment est-ce que j’avance ? Comment puis-je empêcher mon cerveau d’aller dans la direction où il allait ?' »
D’autres considérations s’ajoutent. Souvent, les patients quittent leur emploi, par nécessité ou pour se concentrer sur leur santé. Cela signifie une perte de revenus et de l’assurance maladie de l’employeur. Quand la mort ne vient pas, ils se retrouvent dans une impasse. Doivent-ils chercher un autre travail ? Comment expliquer leur situation à un employeur potentiel sans être perçu comme un risque ? Des éléments d’entretien à long terme, comme les visites chez le dentiste, les réparations de la maison ou les placements financiers, sont négligés car ils semblent sans importance pour une personne en fin de vie. Jusqu’au jour où ce n’est plus le cas. La survie devient alors une sorte de seconde catastrophe, dont le poids peut être écrasant.
Un deuil à l’envers : le labyrinthe psychologique du survivant

Le fardeau émotionnel de survivre à un diagnostic terminal est peut-être la partie la plus difficile de toutes. On le compare souvent à un « deuil inversé ». Pendant que le monde célèbre votre survie comme un miracle, vous vous sentez profondément désorienté. D’abord, il y a une perte d’identité. Pendant des mois, voire des années, l’identité du patient était celle de « La Personne Mourante ». Ses relations étaient redéfinies par ce statut. Lorsque la crise se stabilise, cette identité disparaît. Le patient n’est plus au centre d’un soutien communautaire intense, mais il n’est pas non plus assez « bien » pour redevenir celui qu’il était.
S’ajoute à cela ce qu’on appelle la « culpabilité du survivant ». Beaucoup de survivants inattendus fréquentent des groupes de soutien ou des centres de chimiothérapie où ils tissent des liens avec d’autres personnes ayant le même diagnostic. Voir ces amis mourir alors que vous restez stable peut déclencher une culpabilité intense. La question « Pourquoi moi ? » devient obsédante. C’est particulièrement vrai dans la communauté des personnes diagnostiquées avec des maladies terminales de stade 4, où la frontière entre la vie et la mort est extrêmement mince.
Enfin, beaucoup souffrent de stress post-traumatique et d’hypervigilance. Survivre à son pronostic ne fait pas disparaître la peur de la mort ; elle devient souvent chronique. Chaque mal de tête est perçu comme une potentielle métastase cérébrale, chaque toux comme un signe de retour du cancer. La « scanxiété », cette angoisse intense qui entoure les scanners CT ou IRM de contrôle, devient une caractéristique permanente de leur vie.
L’usure des liens : quand les adieux s’éternisent

L’un des aspects les plus tabous de cette situation est la pression qu’elle exerce sur les aidants, les amis et la famille. Lorsqu’un proche est en phase terminale, les membres de la famille entrent souvent dans un état de « deuil anticipé ». Ils se mobilisent, prennent des congés, assurent des soins 24h/24 et se préparent émotionnellement à la perte. Mais lorsque le patient continue de vivre, cette mobilisation de haute intensité devient insoutenable.
Les aidants peuvent souffrir de « fatigue compassionnelle ». Ils peuvent ressentir un sentiment caché et honteux d’épuisement, voire de ressentiment, car leur propre vie reste en suspens. Le patient, sentant cela, peut se sentir comme un fardeau, un invité non désiré à ses propres funérailles. Le cercle social qui s’était rassemblé pendant la « crise » initiale s’amenuise souvent à mesure que les mois se transforment en années, laissant le survivant et son principal aidant isolés dans leur nouvelle réalité incertaine.
Reconstruire une vie : le mode d’emploi d’un nouveau départ

Si vous avez passé trois ans à penser que vous alliez mourir, comment recommencez-vous à planifier les trente prochaines années ? Ce retour à la vie exige un changement cognitif complet, qui peut être divisé en trois catégories.
D’abord, la transition médicale. Les patients doivent passer des « soins palliatifs », axés sur le confort, aux « soins préventifs », centrés sur la santé à long terme. Cela peut signifier faire des examens comme des coloscopies, gérer son cholestérol ou traiter des maladies chroniques ignorées pendant la phase terminale. Vient ensuite la réhabilitation financière. Les survivants doivent souvent travailler avec des conseillers financiers pour reconstruire un plan de retraite à partir de zéro. Dans certains cas, des batailles juridiques peuvent survenir au sujet des « prestations de décès anticipées » d’assurances-vie qui ont été versées prématurément.
Enfin, il faut redéfinir son but. De nombreux survivants constatent qu’ils ne peuvent pas retourner à leur ancienne carrière ou à leur ancien mode de vie. Le fait d’avoir frôlé la mort leur a souvent enlevé toute patience pour un travail « vide de sens ». Cela conduit à une période d’introspection, où le survivant essaie de trouver un moyen d’honorer ce temps bonus sans la pression écrasante de devoir être extraordinaire simplement parce qu’il a survécu.
Le rôle du corps médical : un appel à de nouveaux protocoles

Les histoires d’Helene, de Bill et de tant d’autres sonnent comme un réveil pour le monde médical. Actuellement, nous disposons de plans de suivi pour les personnes guéries d’un cancer, mais il nous manque des plans de gestion chronique pour celles qui vivent indéfiniment avec une maladie terminale. Les médecins doivent être formés à communiquer les pronostics avec plus de nuances, en soulignant qu’une estimation de temps est une moyenne, et non une limite.
De plus, il existe un besoin criant de services de réadaptation pour les personnes en phase terminale mais stables. Il faudrait des programmes offrant des conseils de carrière, une aide financière et une thérapie spécialisée pour ceux qui naviguent dans cette zone d’ombre entre le diagnostic et une fin lointaine.
En fin de compte, survivre à un diagnostic terminal est une histoire de résilience de l’esprit humain et de triomphe de la science. C’est un cadeau, que beaucoup donneraient n’importe quoi pour recevoir. Cependant, nous rendons un mauvais service aux survivants en nous concentrant uniquement sur le miracle et en ignorant leur lutte. Vivre quand on s’attendait à mourir exige un courage unique. Il faut la capacité de se pardonner d’avoir dépensé ses économies, la patience de reconstruire un corps ravagé par les traitements, et la force de vivre avec l’incertitude permanente d’une étiquette terminale qui ne s’est pas encore réalisée. Alors que la médecine progresse, notre société doit elle aussi évoluer, dépassant la vision binaire de « malade » et « bien portant » pour soutenir ceux qui ont trouvé une troisième voie : la longue et inattendue route de ceux qui ont survécu.
Créé par des humains, assisté par IA.









