Sclérose en plaques progressive : Comprendre enfin le rôle caché de la neuroinflammation
Auteur: Mathieu Gagnon
Une maladie qui s’attaque à notre propre protection
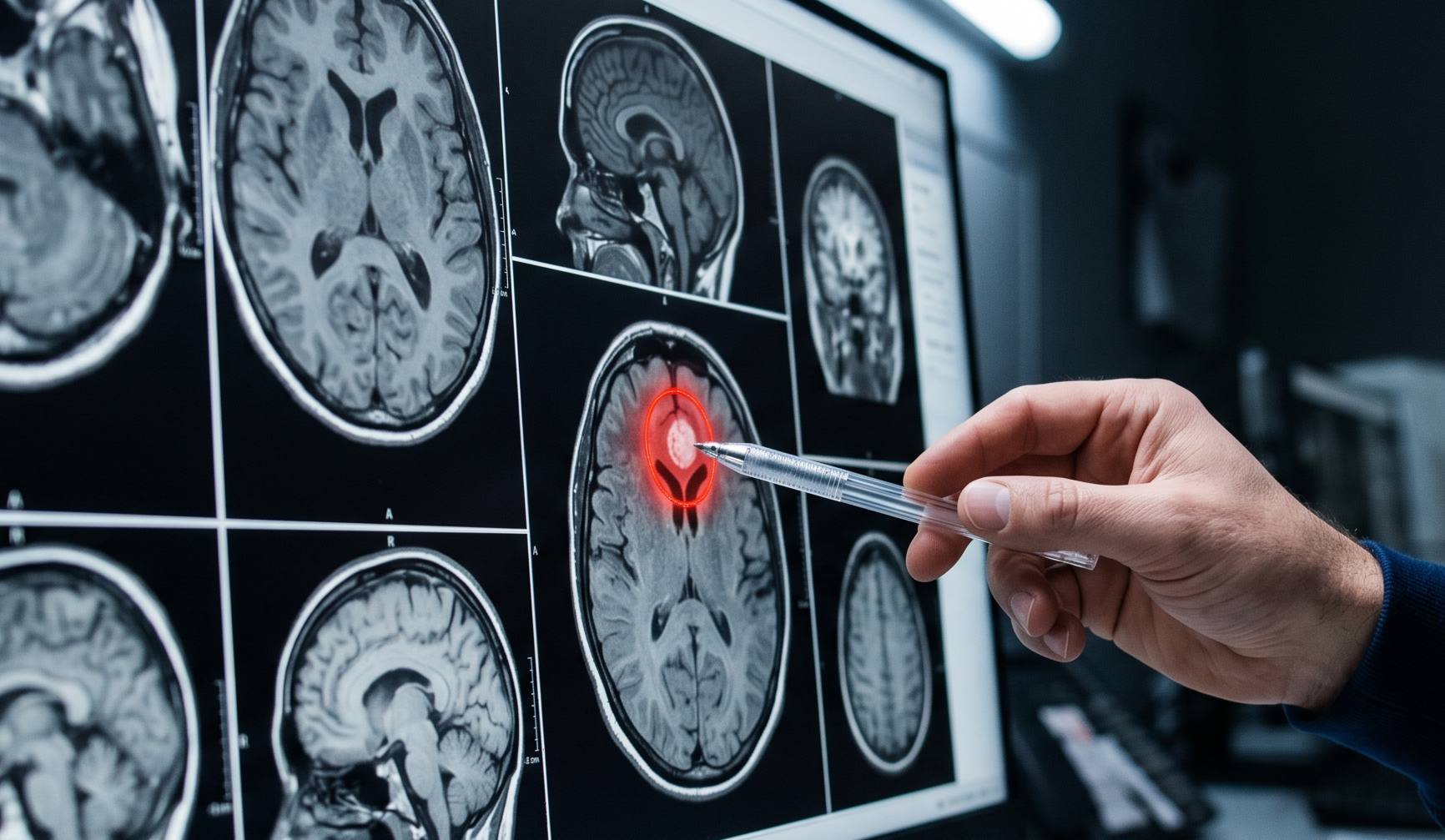
C’est une réalité difficile à appréhender, n’est-ce pas ? La sclérose en plaques (SEP) est ce genre de trouble déroutant où le corps, dans une confusion tragique, se retourne contre lui-même. Pour faire simple, le système immunitaire décide d’attaquer la myéline. Vous savez, cette gaine protectrice essentielle qui recouvre nos cellules nerveuses dans le cerveau, le nerf optique et la moelle épinière. Les conséquences, on les connaît malheureusement trop bien : des troubles de la vision, une mobilité qui se réduit peu à peu, des engourdissements ou encore une perte de coordination. C’est lourd, très lourd au quotidien.
Mais il y a une forme encore plus insidieuse, je trouve : la sclérose en plaques progressive (SEP-P). Ici, pas de crises soudaines suivies de rémissions, mais une aggravation lente, constante, presque silencieuse des symptômes au fil du temps. Pendant des années, les scientifiques se sont gratté la tête – façon de parler – pour tenter de comprendre les processus neurobiologiques exacts qui soutiennent ces dommages progressifs. Et, honnêtement ? Jusqu’à récemment, ces mécanismes restaient assez flous, comme s’il manquait une pièce cruciale au puzzle.
Heureusement, la recherche avance. Une étude fascinante, publiée en 2025 dans la revue Nature Neuroscience (sous le DOI 10.1038/s41593-025-02113-y), commence à lever le voile. Des chercheurs de l’Université de la Saskatchewan, de l’Université de Montréal, de l’Université de Calgary et d’autres instituts se sont penchés sur un duo toxique : la neuroinflammation et le stress oxydatif. Ce dernier correspond, en gros, à un excès de molécules d’oxygène réactif capables d’endommager nos cellules. Ce qu’ils ont trouvé pourrait bien changer notre façon de voir la maladie.
Les coupables chimiques et le modèle murin

Alors, qu’ont-ils découvert exactement ? Eh bien, leur article offre un aperçu inédit sur la manière dont des molécules chimiquement altérées, produites par ce fameux stress oxydatif, s’allient aux cellules immunitaires et aux signaux inflammatoires pour provoquer la neurodégénérescence chronique. C’est un peu technique, mais accrochez-vous. Les chercheurs, dont Ruoqi Yu et Brian M. Lozinski, pointent du doigt les phosphatidylcholines oxydées (ou OxPC). Ce sont des sous-produits neurotoxiques du stress oxydatif qui se retrouvent en quantité élevée dans le système nerveux central (SNC) lors d’une SEP progressive. Comme l’écrivent les auteurs : « La manière dont les OxPC contribuent à la physiopathologie de la SEP-P n’est pas claire ». Enfin, ce n’était pas clair jusqu’à maintenant.
Pour vérifier leurs hypothèses, ils n’ont pas fait les choses à moitié. Ils ont dû créer un nouveau modèle de souris, spécifiquement pour la SEP progressive. L’idée ? Injecter ces molécules neurotoxiques (les OxPC) directement dans des régions spécifiques du cerveau des souris. Cela se fait via une procédure très précise qu’on appelle la chirurgie stéréotaxique. Je trouve ça dingue quand on y pense, cette précision…
Et les résultats sont là. Les auteurs expliquent : « Nous montrons que le dépôt stéréotaxique d’OxPC dans le SNC des souris induit une lésion chronique compartimentée avec des caractéristiques pathologiques similaires aux lésions actives chroniques trouvées dans la SEP-P ». En d’autres termes, ils ont réussi à recréer chez la souris ce qui se passe tragiquement chez l’humain : une démyélinisation chronique, de la neuroinflammation, et cette fameuse peroxydation lipidique endogène.
Quand le système de défense tourne mal avec l’âge

C’est là que l’histoire devient un peu plus… tragique, dirons-nous. En utilisant ce modèle, Yu, Lozinski et leurs collègues ont observé quelque chose de surprenant concernant les microglies. Ce sont les cellules immunitaires résidentes du cerveau, censées faire le ménage et protéger les neurones. Au début, elles faisaient leur job, protégeant le système nerveux central. Mais, et c’est un grand « mais », elles finissent par être remplacées par des macrophages dérivés des monocytes dans les lésions chroniques d’OxPC. C’est comme si la garde rapprochée était remplacée par des soldats beaucoup plus destructeurs.
Le facteur aggravant ? L’âge. On sait que le vieillissement est un facteur de risque pour la SEP progressive, mais l’étude le confirme avec force. Le vieillissement modifie la composition de la microglie et, pire encore, il exacerbe la neurodégénérescence. Les chercheurs ont comparé des souris jeunes et plus âgées, et la différence était nette. Chez les souris âgées, ces réponses immunitaires néfastes étaient bien plus prononcées, causant davantage de dégâts.
Il semble donc que ces macrophages venus du sang prennent le dessus sur les microglies protectrices au fil du temps. C’est un mécanisme cruel, mais le comprendre est la première étape pour l’arrêter, je suppose.
Conclusion : Vers de nouvelles pistes thérapeutiques ?

Tout n’est pas noir, heureusement. Il y a une lueur d’espoir dans cette étude rapportée par Ingrid Fadelli pour Medical Xpress. Dans une partie de leurs expériences, les chercheurs ont examiné des souris dépourvues de certaines enzymes, spécifiquement la Caspase-1 et la Caspase-4, qui sont connues pour activer les signaux inflammatoires. Ils ont aussi essayé de bloquer une voie inflammatoire clé (IL-1R1) chez certaines souris. Et devinez quoi ? Ces deux conditions ont réduit de manière significative les dommages aux cellules nerveuses.
Cela confirme que le stress oxydatif et la neuroinflammation sont bien les moteurs de cette dégénérescence. Comme l’écrit l’équipe : « L’amélioration de la pathologie de la maladie chez les souris déficientes en Casp1/Casp4 et par le blocage de l’IL-1R1 indique que la signalisation IL-1β contribue à l’accumulation chronique d’OxPC et à la neurodégénérescence ». En gros, neutraliser les OxPC ou la signalisation IL-1β pourrait être une stratégie efficace pour traiter la SEP progressive à l’avenir.
Bien sûr, d’autres équipes de recherche devront probablement répliquer ces résultats pour être sûrs à 100 %. Mais cette étude ouvre la porte à de nouvelles stratégies de traitement qui pourraient, un jour, ralentir cette progression en empêchant les dommages oxydatifs. C’est un pas de géant, vraiment.
Ce contenu a été créé avec l’aide de l’IA.