
La question que redoutent les familles : combien de temps reste-t-il ?

Dans le parcours médical, certains moments défient toute préparation. C’est le cas lorsque le personnel soignant doit croiser le regard d’une famille endeuillée et répondre à une question pour laquelle aucune formation ne prépare vraiment : combien de temps lui reste-t-il ? Il ne s’agit pas d’un pronostic abstrait, mais d’une attente qui se compte en heures. Pendant longtemps, dans l’histoire des soins palliatifs modernes, la seule réponse honnête était : nous ne savons pas avec précision.
Cette incertitude pèse lourdement, et pas seulement sur le plan médical. Des familles réorganisent leur vie, traversent des pays, veillent des nuits entières sur une chaise d’hôpital, tout cela dans l’espoir d’être présentes au moment crucial. Ce décalage entre la préparation d’une famille et le dernier souffle d’un patient est une des failles émotionnelles les plus profondes des soins de fin de vie.
Aujourd’hui, une nouvelle étude menée en Corée du Sud propose une piste. Une piste si simple qu’elle ne nécessite qu’un morceau de coton, mais potentiellement assez significative pour changer l’approche des cliniciens face aux dernières 24 heures de la vie d’un patient. Au cœur de cette découverte se trouve un réflexe automatique : le clignement des yeux. Ou plus exactement, le moment précis où il cesse de se manifester.
Le clignement de l’œil, un nouvel indicateur ?
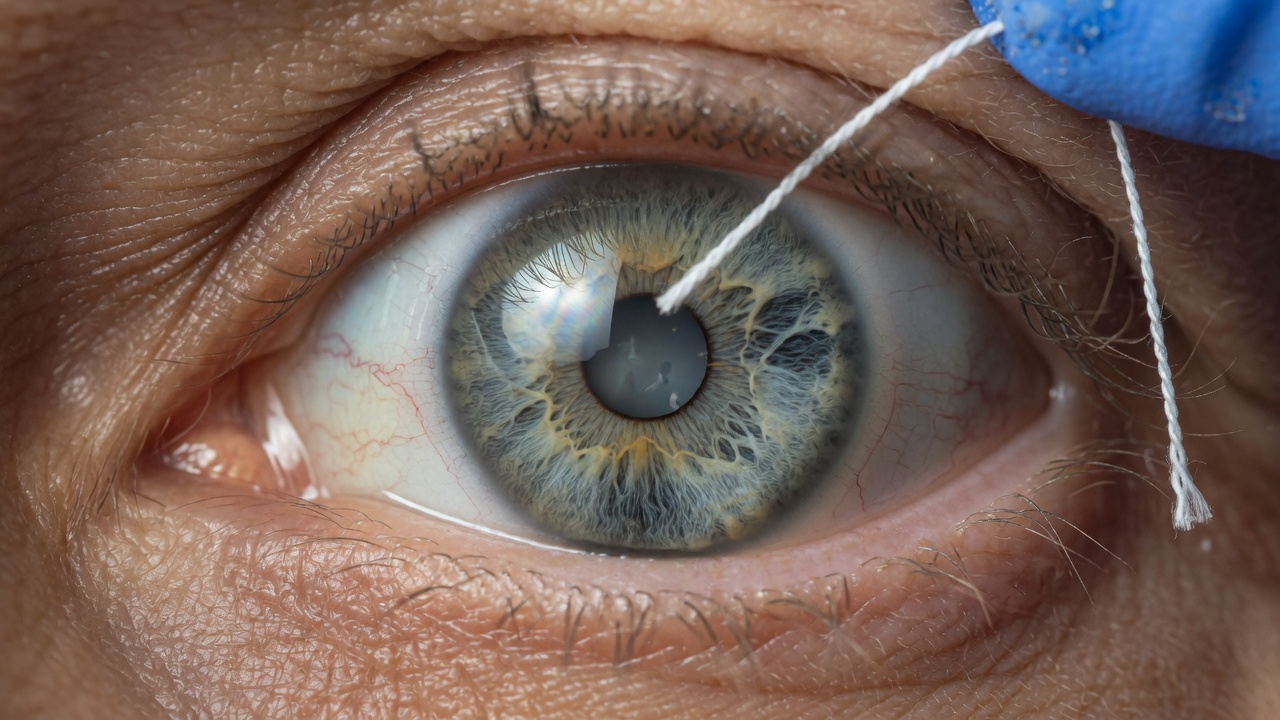
La recherche, dirigée par le Dr Jung Hun Kang, directeur du centre de soins palliatifs de l’Hôpital Universitaire National de Gyeongsang en Corée du Sud, a été publiée dans la revue BMJ Supportive and Palliative Care. Elle suggère que la perte du réflexe cornéen — ce clignement automatique déclenché par le contact avec la surface de l’œil — peut prédire le décès dans les 24 heures. Selon l’étude, les patients sans réflexe cornéen avaient environ 5,5 fois plus de chances de mourir dans les 24 heures que ceux dont le réflexe était intact ou diminué. Le taux de mortalité à 24 heures chez ces patients atteignait 70,7 %.
Cette étude est la première à établir un lien systématique entre ce signe neurologique bien connu et le moment de la mort imminente, plutôt que de simplement l’utiliser pour confirmer une absence de fonction cérébrale. Ses conclusions pourraient transformer la communication entre soignants et familles, influencer l’aide que l’intelligence artificielle pourrait un jour apporter au chevet des patients, et redéfinir l’équilibre entre simplicité et précision diagnostique en médecine de fin de vie.
L’impossible prédiction de l’heure exacte

Dans un contexte de soins palliatifs, savoir qu’une personne est en train de mourir est rarement la partie la plus difficile. Le véritable défi, c’est de savoir quand, avec suffisamment de précision pour rassurer une famille. Les prédictions des cliniciens se sont souvent révélées peu fiables et trop optimistes. Bien que les facteurs guidant leurs décisions commencent à être mieux compris, des algorithmes et des scores pronostiques ont été développés en alternative, mais peu ont montré une supériorité constante sur l’estimation humaine.
Les données confirment la complexité de la tâche. Une recherche parue dans BMJ Supportive and Palliative Care a révélé que même les spécialistes des soins palliatifs se trompaient dans près d’une prédiction sur trois lorsqu’ils estimaient une mort imminente dans les 72 heures. Les infirmières se montraient légèrement plus performantes que les médecins pour reconnaître l’approche de la fin. Une étude plus large de 2022, publiée dans PLOS One, a constaté que les prédictions multidisciplinaires sur la survie des patients (jours, semaines ou mois) n’étaient exactes que dans 61,9 % des cas. La prédiction d’une mort imminente dans la semaine était cependant meilleure : 77 % pour les médecins et 79 % pour les infirmières.
Un phénomène connu sous le nom d' »effet d’horizon » suggère qu’il est plus facile de prédire des événements proches que lointains. Pourtant, même avec cet avantage, les dernières 24 heures restent un horizon particulièrement difficile à cerner.
Les signes que les soignants recherchent aujourd’hui

Actuellement, les cliniciens surveillent un ensemble de signes : le râle agonique, la cyanose périphérique (une décoloration bleutée de la peau due à une mauvaise circulation), ou encore la respiration mandibulaire (avec la mâchoire tombante). Lorsqu’ils sont présents, la probabilité de décès dans les 48 heures est de 95 %. Le problème ? Beaucoup de patients meurent sans jamais les présenter, et ces signes indiquent que la fin approche, mais pas le nombre d’heures restantes.
Des études prospectives sur des patients atteints de cancer avancé ont identifié 13 indicateurs très sensibles dans les 72 dernières heures de vie. Parmi eux : l’absence de pouls à l’artère radiale, la respiration de Cheyne-Stokes (un cycle de respirations profondes et superficielles), des sécrétions audibles dans les voies respiratoires, des pupilles non réactives ou encore l’incapacité à fermer les paupières. Malgré cette longue liste, aucun de ces signes, pris isolément, ne permet de réduire la fenêtre aux dernières 24 heures avec une grande fiabilité.
C’est précisément cette lacune que l’équipe du Dr Kang a cherché à combler.
Le réflexe cornéen, du diagnostic de mort cérébrale au pronostic
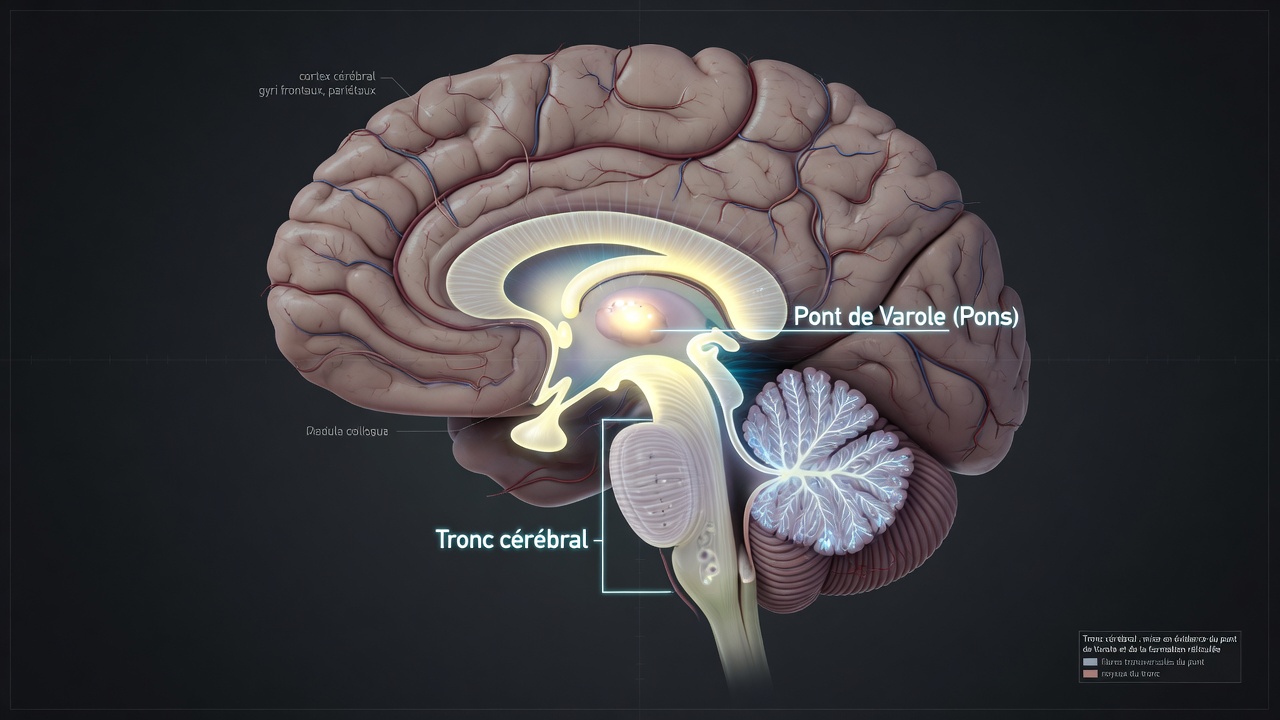
Le réflexe cornéen est contrôlé par une partie du tronc cérébral appelée le pont de Varole. Cette région, à la base du cerveau, régit de nombreuses fonctions automatiques comme la respiration, le rythme cardiaque et l’éveil. Lorsqu’un clinicien touche doucement la surface de l’œil, le pont déclenche un clignement automatique, sans aucun effort conscient. Une personne profondément inconsciente clignera toujours des yeux si son pont est intact.
Dans les évaluations standards de la mort cérébrale, l’absence des réflexes du tronc cérébral – incluant la réponse des pupilles à la lumière, le réflexe cornéen ou oculo-céphalique – fait partie des critères pour établir la mort neurologique. Pendant des décennies, ce réflexe a donc été un outil pour les diagnostics les plus irréversibles. L’étude du Dr Kang est la première à le lier systématiquement au moment de la mort imminente. L’appliquer dans ce contexte est un changement de paradigme, comme le note le Dr David Hui, professeur et directeur de la recherche en soins de soutien et palliatifs au MD Anderson Cancer Center de Houston.
La logique biologique est solide. Si le processus de la mort implique une détérioration progressive du tronc cérébral, on peut s’attendre à ce que le pont, l’une des dernières structures à lâcher, perde sa fonction dans les ultimes heures. La disparition du réflexe devient alors un marqueur, non pas de la mort cérébrale au sens légal, mais du retrait neurologique final du corps.
Comment l’étude a-t-elle été menée ?
Des infirmières formées ont évalué le réflexe cornéen trois fois par jour chez 112 patients en soins palliatifs, tous atteints d’un cancer avancé et avec une espérance de vie d’une à deux semaines. L’âge médian des patients était de 73,5 ans, et 110 des 112 participants sont décédés dans les sept jours suivant le début de l’étude. Pour chaque patient, l’infirmière s’approchait par le côté – afin de ne pas provoquer un sursaut visuel – et touchait délicatement la cornée avec une mèche de coton stérile ou un fil de gaze. Les réponses étaient classées comme « intactes », « diminuées » ou « absentes ».
L’étude a suivi en parallèle 12 autres indicateurs potentiels de mort imminente, faisant du réflexe cornéen l’une des 13 variables évaluées. Une contrainte éthique importante a guidé le protocole : l’étude n’a été menée que sur des patients ayant un score RASS de -3 ou moins, afin d’éviter toute gêne pour les patients plus conscients. Cela a également défini le champ d’application de l’étude.
Le score RASS, la clé de la prédiction
Les données sont frappantes. Les patients avec un réflexe cornéen absent avaient 5,48 fois plus de chances de mourir dans les 24 heures. Parmi eux, le taux de mortalité à 24 heures était de 70,7 %. En clair, sept patients sur dix dont le réflexe avait disparu sont décédés le jour même. Pour un test qui ne prend qu’une minute et un peu de coton, ce poids prédictif est cliniquement significatif.
Sur les 13 indicateurs évalués, c’est un score de -4 ou -5 sur l’échelle RASS (Richmond Agitation-Sedation Scale) qui s’est avéré être le prédicteur le plus sensible. Le RASS est une échelle clinique de 10 points, allant de +4 (agitation) à -5 (sédation profonde), conçue par une équipe multidisciplinaire pour évaluer le niveau de conscience. Un score de -4 signifie que le patient ne répond qu’à une stimulation physique, et -5 qu’il est impossible à réveiller.
La combinaison du score RASS et du réflexe cornéen est particulièrement puissante. Parmi les patients avec un score RASS de -4 ou -5, 71,2 % de ceux dont le réflexe cornéen était absent sont morts en 24 heures, contre seulement 37,1 % de ceux dont le réflexe était présent. C’est ce quasi-doublement du taux de mortalité qui donne à cette combinaison son potentiel clinique. Le Dr Kang imagine d’ailleurs un protocole : d’abord, rechercher une sédation profonde (RASS), puis une cyanose périphérique, et enfin, si les deux sont présents, évaluer le réflexe cornéen comme confirmation finale. Pour en savoir plus sur les signes physiques du corps dans les dernières heures, vous pouvez consulter The Hearty Soul.
Limites, éthique et avenir de la recherche
Aucun signe pronostique en fin de vie ne doit être considéré comme infaillible. Le Dr Hui, qui n’a pas participé à l’étude, a qualifié les résultats de comparables en sensibilité et spécificité à d’autres « signes tardifs », mais a souligné la petite taille de l’échantillon (112 patients) et le biais de sélection potentiel. Une cohorte de patients atteints de cancer, dans un seul établissement en Corée du Sud, n’est qu’un point de départ. De plus, l’étude ne s’applique qu’aux individus modérément ou profondément sédatés (RASS -3 ou moins).
La question éthique est primordiale. Annoncer à une famille une mort probable dans les 24 heures a un poids immense et guide des décisions personnelles dévastatrices si la prédiction s’avère fausse. Le Dr Kang le reconnaît : « la recherche translationnelle dans cette population est confrontée à des complexités éthiques uniques », ajoutant que « la dignité et le confort du patient mourant doivent toujours prévaloir sur les prélèvements ou les procédures invasives. » Il espère que l’intelligence artificielle pourra un jour aider à détecter des schémas subtils en intégrant de multiples signaux (RASS, couleur de peau, réflexes) pour affiner les prédictions. « Améliorer les soins dans les dernières heures de la vie est tout aussi important que de prolonger la survie », insiste-t-il.
Pour la communauté scientifique, la voie est tracée. Une étude de suivi multi-centrique et sur une population plus diverse est prévue. Elle devra valider si ces résultats se confirment pour d’autres maladies, âges et contextes cliniques, et si ce test améliore réellement la précision des pronostics existants. Une autre lecture intéressante sur ce sujet est l’article : « Un médecin de fin de vie révèle ce que les gens voient avant de mourir ».
Un pas de plus vers une fin de vie apaisée
L’étude sur le réflexe cornéen représente une avancée significative dans un domaine où chaque progrès est durement acquis. Elle ne résout pas le problème du pronostic de fin de vie et ne remplace pas le jugement clinique. Cependant, elle offre aux soignants un point de donnée concret, ne nécessitant aucun équipement spécialisé, pour les patients déjà profondément sédatés.
Pour les familles, l’importance est tout aussi réelle. Comme le dit le Dr Kang, « mieux nous parvenons à reconnaître une mort imminente, mieux nous pouvons favoriser une expérience plus paisible et digne pour les patients et les familles. » Un outil qui aide les cliniciens à répondre à la question « Combien de temps ? » avec un peu plus de confiance n’est pas anodin pour ceux qui veillent au chevet d’un proche.
Ce qui est certain, c’est que la question posée par le Dr Kang – pourquoi ce clignement automatique disparaît-il, et que nous dit-il ? – était la bonne. Dans un espace clinique où les familles méritent les réponses les plus honnêtes, compatissantes et fondées sur des preuves possibles, poser la bonne question est toujours le meilleur point de départ.
Créé par des humains, assisté par IA.
