La fatigue que l’on met sur le compte de l’âge

Chaque matin, la routine s’installe. Se lever, tenir le rythme, avancer malgré tout. Cette fatigue persistante, ce moral en berne difficile à chasser, ces articulations un peu plus douloureuses qu’avant… On classe facilement tout cela dans la case « c’est l’âge ». Et si une seule carence, parfaitement mesurable, était en train d’amplifier silencieusement chacun de ces symptômes ? Selon les National Institutes of Health américains, près d’un adulte sur quatre aux États-Unis présente un faible taux de ce nutriment spécifique. Pour les femmes de plus de 40 ans, les chiffres sont encore plus préoccupants.
Le véritable enjeu, c’est que les symptômes s’annoncent rarement de manière claire. Il s’agit de la carence en vitamine D. Cet article se penche sur ses effets sur le corps des femmes après 40 ans et sur les recommandations de la recherche la plus récente. La vitamine D est un nutriment liposoluble que l’organisme utilise dans des dizaines de systèmes, des os aux muscles en passant par le cerveau et les défenses immunitaires.
Malgré son importance, les sources naturelles de vitamine D dans l’alimentation sont très rares. Pour la plupart des gens, un régime seul ne suffit pas à fournir des quantités adéquates. C’est pourquoi les mécanismes internes du corps, et la manière dont il traite ce nutriment en vieillissant, deviennent si cruciaux.
Pourquoi les femmes de plus de 40 ans sont-elles si vulnérables ?

Avec l’âge, la capacité du corps à fabriquer et à utiliser la vitamine D diminue. Et pour les femmes, la situation se complique encore. Chez les femmes ménopausées, l’aptitude de la peau et des reins à produire la forme active de la vitamine D est réduite, et l’absorption intestinale décline davantage. Cela contribue à abaisser les niveaux de vitamine D dans le corps. En clair, la même exposition au soleil qui était suffisante à 30 ans pourrait ne plus produire assez de vitamine D à 45 ans.
L’œstrogène joue également un rôle. La baisse des niveaux d’œstrogènes pendant la périménopause et après la ménopause rend la peau et les reins moins efficaces pour produire certaines formes de vitamine D, et l’intestin ne l’absorbe plus aussi bien. Cela pourrait expliquer en partie pourquoi la carence en vitamine D est très fréquente chez les femmes ménopausées. Ajoutez à cela le fait que la plupart des femmes passent une grande partie de la journée à l’intérieur, et vous obtenez la recette parfaite pour une carence discrète.
Les directives de l’Endocrine Society de 2024 ont reconnu que 22 % des adultes américains âgés de 40 à 59 ans ont des concentrations de vitamine D en circulation inférieures à 20 ng/mL, ce qui indique un statut faible. Ce chiffre augmente encore dans les populations moins exposées au soleil, ayant une peau plus foncée ou un poids corporel plus élevé, car la vitamine D est stockée dans les tissus adipeux et devient moins disponible pour le reste du corps.
Les signaux d’alerte, souvent discrets mais bien réels

Les symptômes d’une carence en vitamine D chez les femmes de plus de 40 ans ne sont pas toujours spectaculaires. Ils couvent. Un faible taux peut se manifester par de la fatigue, des douleurs ou une faiblesse musculaires, une baisse de moral ou un brouillard cérébral, des infections plus fréquentes, des douleurs osseuses ou articulaires, et des changements hormonaux comme une aggravation du syndrome prémenstruel ou des cycles irréguliers. Le plus frustrant est la facilité avec laquelle ces symptômes se fondent dans le bruit de fond d’une vie bien remplie.
La recherche a découvert que l’amélioration du statut en vitamine D chez les personnes carencées est associée à une meilleure fonction mitochondriale dans les muscles squelettiques. Cela aide à comprendre pourquoi l’épuisement dû à un faible taux de vitamine D est différent d’une fatigue ordinaire. Les mitochondries sont les générateurs d’énergie de vos cellules. Lorsqu’elles sont sous-performantes, tout semble plus difficile. Cette lourdeur persistante qui ne disparaît pas, même après une nuit complète de sommeil ? Elle pourrait être plus chimique que circonstancielle.
Les signaux osseux et musculaires méritent une attention particulière. La vitamine D aide le corps à absorber correctement le calcium. Sans un apport suffisant, l’absorption du calcium chute et les os commencent à perdre de leur densité, silencieusement, au fil du temps. Dans les premiers stades, cela se manifeste souvent par une douleur sourde dans les jambes, le bas du dos, les hanches ou les côtes. Ce n’est pas dramatique. C’est juste persistant.
Santé osseuse : quand la carence devient un risque sérieux
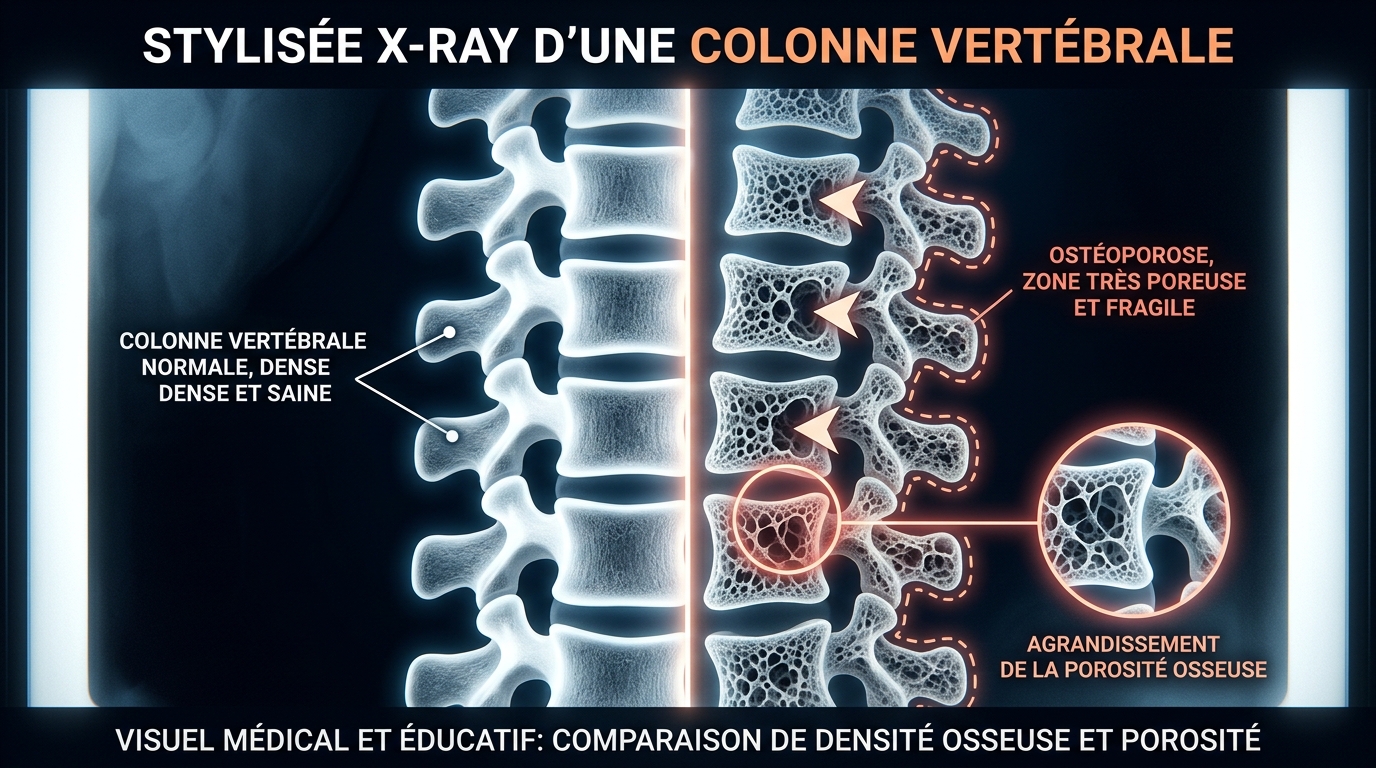
C’est ici que la carence en vitamine D passe du statut de « gênante » à celui de véritablement sérieuse. Le lien entre un faible taux de vitamine D et la perte osseuse chez les femmes est l’un des domaines les mieux documentés de la science de la nutrition. La prévention de la perte osseuse est une préoccupation essentielle pour les femmes durant la ménopause et les étapes post-ménopausiques.
La ménopause accélère considérablement la perte osseuse et augmente le risque d’ostéoporose. Des recherches indiquent que jusqu’à 20 % de la perte osseuse peut survenir pendant ces étapes. Environ 1 femme sur 10 de plus de 60 ans est touchée par l’ostéoporose dans le monde. L’ostéoporose est une maladie où les os deviennent poreux et fragiles, ce qui rend les fractures beaucoup plus probables suite à des chutes ou des impacts mineurs.
Le mécanisme est simple : la vitamine D permet à votre corps d’absorber le calcium, et le calcium est nécessaire pour construire des os solides. Sans assez de vitamine D, même avec un régime riche en calcium, le corps ne peut l’absorber. C’est le point que beaucoup de femmes ignorent : les suppléments de calcium seuls ne fonctionneront pas correctement sans une vitamine D adéquate pour en débloquer l’absorption. La bonne nouvelle, c’est qu’une revue d’essais cliniques a révélé que les femmes ménopausées prenant régulièrement un supplément de vitamine D augmentaient leur densité osseuse et réduisaient leur risque de fracture. Il est aussi à noter que la vitamine D agit en synergie avec la vitamine K2 pour diriger le calcium vers les os plutôt que vers les tissus mous comme les artères. De plus, des études ont démontré que la supplémentation en vitamine D peut améliorer la force musculaire, ce qui contribue à diminuer l’incidence des chutes, l’une des principales causes de fractures.
Moral en berne : la vitamine D joue-t-elle un rôle ?
prompt image: IMAGE_PROMPT: Illustration conceptuelle du cerveau humain, avec des synapses lumineuses représentant l’activité des neurotransmetteurs. Des particules dorées symbolisant la vitamine D interagissent avec ces connexions. Fond sombre, style d’infographie médicale élégante.
C’est l’une des questions que les femmes de plus de 40 ans posent le plus souvent. La réponse est : possiblement, et c’est un sujet complexe. Des récepteurs de la vitamine D sont présents dans le cerveau, ce qui suggère une influence potentielle sur les voies neurologiques qui régulent l’humeur et les fonctions cognitives. Plus précisément, la vitamine D influence le cerveau via plusieurs mécanismes, notamment en régulant les facteurs neurotrophiques, en influençant la croissance neuronale et en modulant les systèmes de neurotransmetteurs comme la dopamine et la sérotonine. Elle régule la synthèse de la sérotonine en augmentant une enzyme appelée TPH2 et pourrait influencer les fonctions du transporteur et des récepteurs de la sérotonine, un régulateur clé de l’humeur.
Une méta-analyse de 2024 portant sur 31 essais contrôlés randomisés avec près de 24 000 participants a révélé que la supplémentation en vitamine D3 réduisait les symptômes dépressifs, avec des effets plus marqués chez les personnes qui présentaient déjà de tels symptômes au départ. C’est un signal important. Cependant, il faut nuancer ce résultat. Globalement, les essais cliniques n’ont pas démontré que les suppléments de vitamine D aidaient à prévenir ou à traiter les symptômes dépressifs ou la dépression légère, en particulier chez les adultes d’âge moyen ou plus âgés qui ne présentaient pas déjà de symptômes.
En d’autres termes, la supplémentation semble plus bénéfique pour l’humeur lorsque quelqu’un est déjà carencé et éprouve une baisse de moral, plutôt que comme un antidépresseur universel. La relation inverse observée entre les niveaux de vitamine D et la dépression indique que des niveaux adéquats pourraient être pris en compte dans les stratégies de prévention des troubles de l’humeur. Cette observation a des implications importantes en santé publique, surtout compte tenu de la fréquence de la carence en vitamine D.
Vitamine D, le bouclier de votre système immunitaire
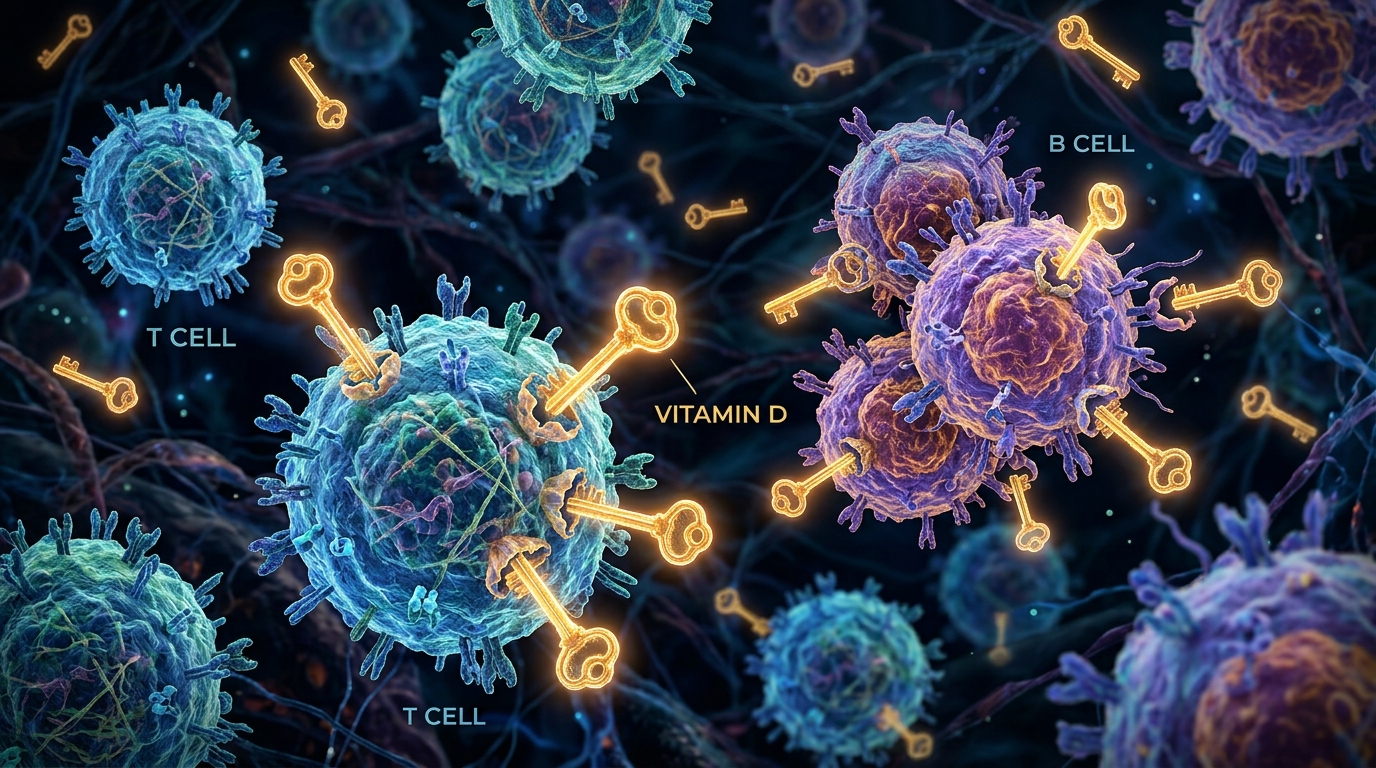
Votre système immunitaire est le réseau de défense interne de votre corps. Il combat les infections, régule l’inflammation et aide à distinguer les tissus sains des envahisseurs étrangers. La vitamine D joue un rôle direct pour maintenir ce système affûté. Le récepteur de la vitamine D est exprimé sur les cellules immunitaires – y compris les lymphocytes B, les lymphocytes T et les cellules présentatrices d’antigènes. Ces cellules sont capables de synthétiser le métabolite actif de la vitamine D, ce qui lui permet d’agir localement au sein de l’environnement immunitaire.
La vitamine D peut moduler à la fois les réponses immunitaires innées et adaptatives. La réponse « innée » est la première ligne de défense rapide de votre corps. La réponse « adaptative » est le système plus lent et plus ciblé qui construit la mémoire immunitaire. Une carence en vitamine D est associée à une augmentation de l’auto-immunité et à une susceptibilité accrue aux infections. Cela est particulièrement important après 40 ans, lorsque la fonction immunitaire commence naturellement à évoluer.
Un faible taux de vitamine D a été lié à une plus grande vulnérabilité aux infections respiratoires, à des temps de récupération plus lents et à un risque plus élevé de maladies comme la polyarthrite rhumatoïde, le psoriasis et la sclérose en plaques. Des preuves d’essais notables existent. Une recherche sur la vitamine D et les maladies auto-immunes a révélé que les personnes de 50 ans et plus prenant 2 000 UI de vitamine D3 par jour avaient un taux de diagnostic de maladie auto-immune confirmé inférieur de 22 %. C’est une réduction significative pour des pathologies qui affectent de manière disproportionnée les femmes.
Au-delà des fondamentaux : les autres bienfaits insoupçonnés
L’influence de la vitamine D dans le corps est plus vaste que ce que l’on imagine. Elle offre de nombreux bienfaits pour la santé, au-delà de son rôle bien connu dans la santé musculo-squelettique. Elle est vitale pour la fonction cérébrale, l’immunité et la santé cardiovasculaire. Concernant la santé cérébrale et cognitive, une revue de 2025 publiée dans le Journal of Alzheimer’s Disease a révélé que des taux sanguins plus élevés de vitamine D étaient liés à une meilleure mémoire chez les adultes de 60 ans et plus. Une recherche publiée dans Scientific Reports en 2024 a également exploré le lien entre carence en vitamine D et altération des fonctions cognitives chez les adultes. Bien que la relation soit observationnelle, elle renforce l’idée de maintenir des niveaux adéquats après 40 ans.
La qualité du sommeil est aussi concernée. Selon des recherches émergentes, la vitamine D, en tant que régulateur neuroendocrinien, présente une association significative et dose-dépendante avec divers troubles du sommeil. Une étude de 2024 parue dans Frontiers in Nutrition a trouvé des associations entre des niveaux plus bas et une moins bonne qualité de sommeil. Pour la santé cardiaque, les preuves sont mitigées. Des études observationnelles prospectives montrent que de faibles concentrations de vitamine D sont associées à un risque plus élevé de maladies cardiovasculaires. Cependant, de grands essais randomisés, dont l’étude VITAL, n’ont pas confirmé que la prise de suppléments prévenait directement les crises cardiaques ou les AVC dans la population générale. L’état actuel des connaissances est que des niveaux sains ne nuiront probablement pas à la santé cardiovasculaire et pourraient la soutenir, mais une supplémentation spécifique pour cette raison n’est pas solidement étayée.
Enfin, pour la santé des cheveux, une revue de 2024 a révélé que la carence en vitamine D est particulièrement fréquente chez les personnes souffrant de certains types de perte de cheveux, affectant plus de 50 % des personnes atteintes de calvitie féminine et d’alopécie areata, une maladie auto-immune. Cela ne signifie pas qu’un faible taux de vitamine D est la cause principale dans tous les cas, mais il est pertinent de l’écarter.
Que disent vraiment les directives de 2024 ?
En juin 2024, l’Endocrine Society a publié une mise à jour de ses directives de pratique clinique sur la vitamine D pour la prévention des maladies dans le Journal of Clinical Endocrinology & Metabolism. Ces directives ont suscité un débat parmi les cliniciens. Voici un résumé en langage clair. Selon ces directives de 2024, il est peu probable que les adultes en bonne santé de moins de 75 ans bénéficient d’une prise de vitamine D supérieure à l’apport quotidien recommandé par la National Academy of Medicine, et ils ne nécessitent pas de dépistage de routine.
Cet apport quotidien recommandé est de 600 UI par jour pour les adultes de 19 à 70 ans, passant à 800 UI pour les adultes de plus de 70 ans. Ces chiffres incluent la vitamine D provenant à la fois de l’alimentation et des suppléments. Cependant, et c’est un point crucial, cette directive s’applique aux personnes en bonne santé générale, sans conditions affectant le métabolisme de la vitamine D. Elle ne concerne donc pas les personnes dont le métabolisme est altéré par un dysfonctionnement rénal ou hépatique, une malabsorption ou certains cancers. Pour ces personnes, un test sanguin ciblé reste cliniquement pertinent.
Il faut aussi noter que ces directives ont suscité des critiques de la part de chercheurs qui soutiennent que les études observationnelles, qui lient constamment des niveaux de vitamine D plus élevés à de meilleurs résultats de santé, ont été largement exclues de l’analyse. Ces études d’association suggèrent de maintenir des niveaux de vitamine D d’au moins 30 ng/mL (nanogrammes par millilitre), avec une fourchette préférée de 40 à 60 ng/mL, pour obtenir des bénéfices maximaux au-delà de la santé squelettique. C’est un domaine de débat scientifique actif.
Comment vérifier vos niveaux et passer à l’action ?

Le seul moyen de connaître votre statut réel en vitamine D est un test sanguin. Ce test mesure la 25-hydroxyvitamine D, notée 25(OH)D. C’est la forme sous laquelle votre corps stocke la vitamine D et le marqueur le plus précis de votre statut général. Une lecture inférieure à 20 ng/mL est généralement considérée comme une carence. Voici les étapes concrètes basées sur les preuves actuelles : faites-vous tester d’abord. Ne devinez pas votre dose. Une simple prise de sang vous indique exactement où vous en êtes.
L’exposition au soleil compte toujours. Environ 10 à 20 minutes de soleil de midi sur une peau nue, plusieurs fois par semaine, peuvent produire des quantités significatives de vitamine D. Mais des facteurs comme vivre au-dessus du 35e parallèle, l’utilisation de crème solaire, une peau foncée, avoir plus de 50 ans et s’exposer à travers une vitre (qui bloque les rayons UVB) réduisent cette production. Il faut aussi consommer des aliments riches en vitamine D, comme les poissons gras (saumon, maquereau, sardines), les jaunes d’œufs et les laits fortifiés. Cependant, l’alimentation seule est rarement suffisante.
Si une carence est confirmée, la supplémentation en vitamine D3 (cholécalciférol) est la forme privilégiée. Pour les personnes de plus de 50 ans non enceintes pour qui la supplémentation est indiquée, l’Endocrine Society recommande une administration quotidienne plutôt que des doses élevées intermittentes. Enfin, il faut soutenir l’ensemble du processus. Le magnésium est un minéral essentiel pour activer la vitamine D. Des carences peuvent limiter son efficacité. Pensez également à un apport suffisant en vitamine K2, qui aide à diriger le calcium vers les os.
Ce que cela signifie pour vous, après 40 ans

Les symptômes de la carence en vitamine D chez les femmes de plus de 40 ans sont réels, mesurables et souvent réversibles, mais seulement si vous y prêtez attention. La combinaison d’une peau qui vieillit et produit moins de vitamine D, de reins qui la convertissent moins efficacement et d’un mode de vie moderne qui nous garde à l’intérieur crée les conditions idéales pour une carence chronique.
Les effets en aval sur la perte osseuse, le déclin de l’humeur et la fonction immunitaire sont documentés par un vaste corpus de recherches, bien que la force des preuves varie selon les résultats de santé. Le message pratique est le suivant : si vous êtes une femme de plus de 40 ans et que vous ressentez une fatigue persistante, des douleurs inexpliquées, une baisse de moral ou des maladies fréquentes, demandez à votre médecin un test sanguin 25(OH)D. C’est un examen peu coûteux qui vous donnera une information concrète pour agir.
Si vous êtes carencée, la correction est simple : de la vitamine D3 quotidienne, une exposition raisonnable au soleil et une alimentation qui soutient l’ensemble de la voie nutritive. N’attendez pas que les symptômes s’aggravent pour les considérer comme des signaux dignes d’être examinés.
Avertissement : L’auteur n’est pas un professionnel de santé agréé. Les informations fournies sont uniquement à titre informatif et éducatif général, et sont basées sur des recherches issues de sources publiques et fiables. Elles ne constituent pas, et ne doivent pas être interprétées comme, un avis médical, un diagnostic ou un traitement. Consultez toujours un médecin ou un professionnel de santé qualifié pour toute question concernant une condition médicale, des symptômes ou des médicaments. Ne négligez pas, n’évitez pas et ne retardez pas la consultation d’un professionnel de santé en raison des informations présentées ici.
Créé par des humains, assisté par IA.