La paralysie du sommeil expliquée : pourquoi le corps se fige alors que l’esprit se réveille
Auteur: Simon Kabbaj
Une expérience aussi commune qu’incomprise

Le sommeil touche à presque tous les systèmes du corps humain, mais peu d’expériences nocturnes sont aussi déroutantes ou mal comprises que la paralysie du sommeil. Imaginez : votre esprit se réveille, mais votre corps, lui, reste figé, incapable du moindre mouvement. Une revue systématique à grande échelle, publiée dans les Current Psychiatry Reports, a révélé que jusqu’à 8 % de la population générale a vécu au moins un épisode de ce type. Ce chiffre, qui peut sembler modeste, représente des dizaines de millions de personnes rien qu’aux États-Unis.
Classée comme une parasomnie — une catégorie de troubles du sommeil impliquant des comportements anormaux lors des transitions entre veille et sommeil — la paralysie du sommeil survient lorsque la conscience revient alors que le corps est encore verrouillé dans l’état de relaxation musculaire du sommeil paradoxal (REM). En termes simples, vous êtes éveillé, mais vous ne pouvez pas bouger. Pour certains, cela ne dure que quelques secondes. Pour d’autres, ce sont plusieurs minutes de terreur pure.
Pour beaucoup, cette expérience survient sans avertissement, sans explication et sans la certitude rassurante qu’elle est tout à fait normale. Cet article se penche sur les faits et les statistiques de la paralysie du sommeil, basés sur des recherches en psychiatrie et en médecine du sommeil publiées jusqu’en 2025 et 2026, pour éclaircir sa fréquence, ses mécanismes, ses sensations et les approches actuelles pour la gérer.
La paralysie du sommeil en chiffres : qui est vraiment touché ?
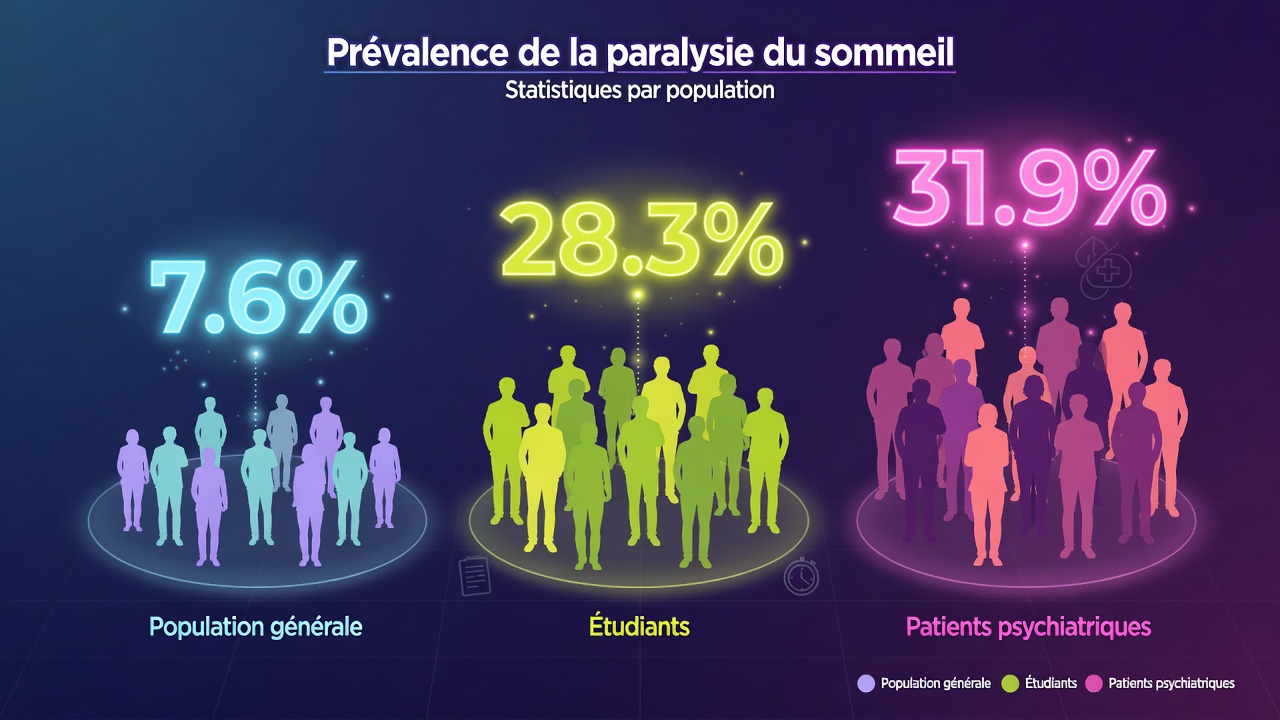
Les statistiques les plus souvent citées proviennent d’une revue systématique de 35 études portant sur un total de 36 533 participants. En agrégeant les données, il ressort que 7,6 % de la population générale, 28,3 % des étudiants et 31,9 % des patients psychiatriques ont connu au moins un épisode. Cette analyse, publiée dans Sleep Medicine Reviews et fréquemment citée, est devenue la référence pour estimer la prévalence du phénomène.
Certains groupes minoritaires affichent des taux particulièrement élevés, approchant les 40 %, notamment les étudiants d’origine asiatique et les patients psychiatriques d’origine africaine. Globalement, les patients psychiatriques présentent un taux de prévalence à vie de plus de 30 %, avec une incidence marquée chez les personnes souffrant de trouble panique. Ces disparités montrent que le phénomène est loin d’être réparti de manière homogène. Le stress, un sommeil perturbé et des conditions de santé mentale sous-jacentes semblent tous augmenter les taux.
Les estimations varient considérablement d’une étude à l’autre, certaines plaçant la fourchette entre 8 % et 50 %. Environ 5 % des gens subissent des épisodes réguliers, hommes et femmes étant touchés de manière égale. Cet large écart s’explique en partie par un problème de mesure : l’absence de critères standardisés pour identifier le phénomène conduit les chercheurs à mesurer la même chose de manières très différentes. Une autre revue systématique de 35 études a estimé la prévalence à vie à environ 8 %, avec des extrêmes allant de 2 % à 60 %. En 2024, une méta-analyse publiée dans la revue Neurology de l’American Academy of Neurology, couvrant 76 études de 25 pays avec 167 133 participants, a rapporté une prévalence mondiale de 30 % en combinant tous les groupes de population. Ce chiffre plus large, incluant étudiants et patients psychiatriques, confirme l’ampleur du phénomène au niveau mondial, en particulier chez les patients atteints de TSPT et de trouble panique.
Quand le cerveau se réveille avant le corps : le mécanisme expliqué
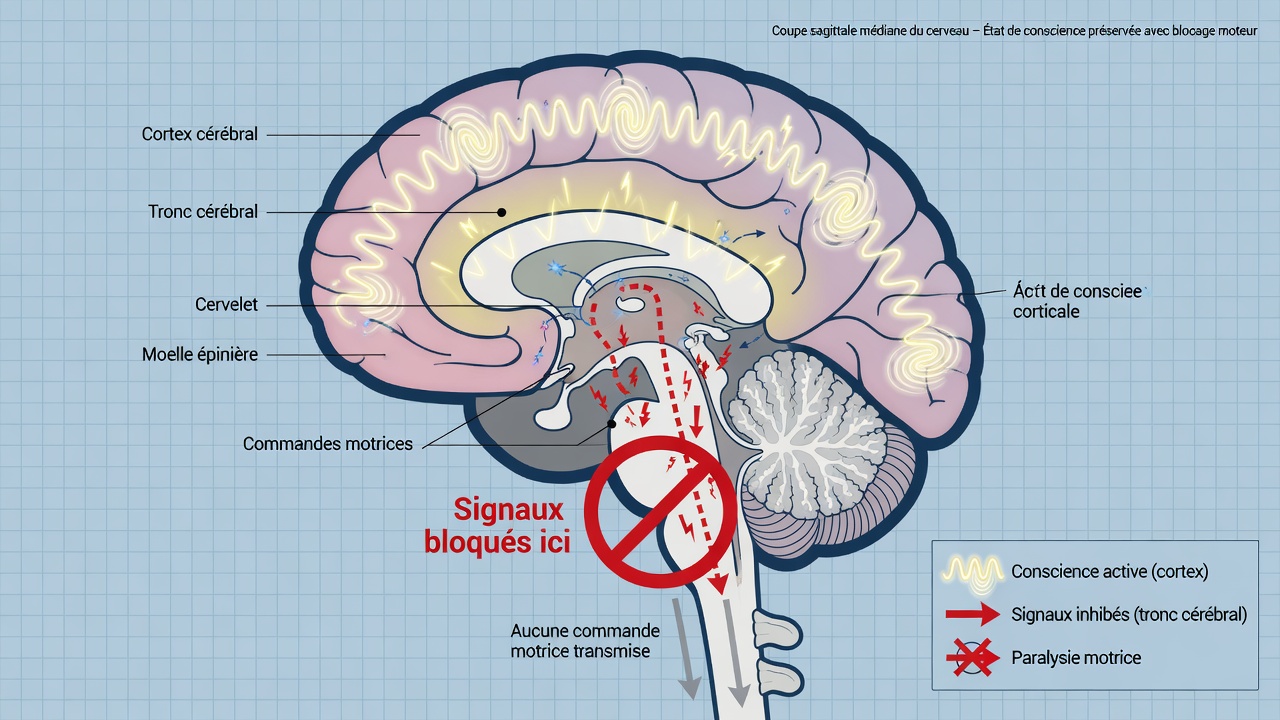
Pour comprendre la paralysie du sommeil, il faut saisir le rôle du sommeil paradoxal (REM). C’est la phase où les rêves les plus vifs se produisent. Pendant ce temps, les yeux bougent rapidement, mais les muscles du corps sont relaxés pour limiter les mouvements : c’est l’atonie REM, un mécanisme de sécurité contrôlé par le cerveau pour nous empêcher de vivre physiquement nos rêves. Normalement, cette atonie cesse au réveil.
Lors d’un épisode de paralysie du sommeil, le réveil est brutal, la conscience revient alors que les muscles sont encore dans cet état de relaxation. C’est pourquoi l’expérience ressemble à une paralysie temporaire. Le Dr Katherine Green, directrice médicale du Centre du Sommeil de l‘Université du Colorado, le décrit comme un décalage entre le réveil du cerveau et le retour de la connexion musculaire. Elle précise : « Beaucoup de gens vivent cette expérience et, bien qu’elle soit principalement bénigne, elle peut être, de manière compréhensible, effrayante. »
On distingue deux types de paralysie du sommeil. La forme isolée survient sans autre signe de narcolepsie ou de trouble du sommeil. La forme récurrente, elle, implique plusieurs épisodes et peut être associée à la narcolepsie, une maladie neurologique où le cerveau peine à réguler le cycle veille-sommeil. D’ailleurs, selon un article de 2025, entre 30 et 50 % des narcoleptiques rapportent la paralysie du sommeil comme symptôme secondaire. Un épisode dure de quelques secondes à quelques minutes et se termine souvent de lui-même, ou si quelqu’un vous touche ou vous parle. Un effort intense pour bouger peut aussi y mettre fin. Il est crucial de noter que la respiration et les mouvements oculaires restent intacts ; la paralysie n’est ni complète, ni dangereuse.
Hallucinations et terreur : ce que l’on ressent vraiment

Le symptôme principal de la paralysie du sommeil est de se réveiller incapable de bouger ou de parler, tout en étant pleinement conscient. Mais l’expérience va souvent plus loin. Plus de 75 % des épisodes s’accompagnent d’hallucinations étranges et terrifiantes. Les chercheurs les classent en trois catégories. La première concerne les hallucinations d’intrus, qui impliquent la vision multisensorielle d’un intrus dans la chambre et le sentiment d’une présence démoniaque.
La faculté de médecine de Harvard identifie clairement ces trois types. Outre l’hallucination d’intrus, on trouve les hallucinations de pression thoracique, qui décrivent une sensation d’écrasement sur la poitrine, souvent accompagnée d’une impression d’étouffement ou de suffocation. La troisième catégorie regroupe les expériences vestibulo-motrices : des sensations de flotter, de tourner sur soi-même ou d’être traîné hors de son corps. L’impression d’étouffement a une explication neurologique : la respiration devient naturellement plus superficielle durant le sommeil REM, et en prendre conscience peut générer ce sentiment d’oppression. La peur qui en découle peut déclencher une réaction de panique, exacerbant le contenu des hallucinations.
Les victimes rapportent aussi des sons : bourdonnements, sifflements, chuchotements, voix, grognements ou cris. Des sensations de pression et de douleur intense à la tête peuvent également survenir, le tout accompagné d’émotions intenses comme la peur et la panique. Historiquement, ces expériences ont nourri le folklore de dizaines de cultures, parlant de démons assis sur la poitrine ou de sorcières. Des archives décrivant des expériences similaires remontent à plus de 300 ans, comme le note l’Anschutz School of Medicine de l’Université du Colorado. L’expérience n’est ni pathologique, ni paranormale, mais simplement le cerveau qui plaque une histoire sur une sensation physique.
Les déclencheurs : pourquoi la paralysie du sommeil survient-elle ?

Les chercheurs n’ont pas identifié une cause unique et définitive ; la paralysie du sommeil semble résulter d’une combinaison de facteurs. Bien qu’aucune étude n’établisse de causalité directe, plusieurs associations ont été trouvées : troubles anxieux, mauvaise qualité du sommeil, consommation d’alcool, exposition à des événements traumatisants et antécédents familiaux.
La perturbation du sommeil est le facteur le plus constant. Les personnes ayant des horaires de sommeil irréguliers, comme les travailleurs postés ou les grands voyageurs, sont plus sujettes aux épisodes. Le stress, l’anxiété, les traumatismes, ainsi que des conditions comme la narcolepsie ou le TSPT, augmentent également la probabilité. Un déclencheur souvent négligé est la position du corps : dormir sur le dos peut rendre les épisodes trois à quatre fois plus probables. Cette position peut en effet diminuer l’apport en oxygène, ce qui augmente les réveils pendant le sommeil paradoxal.
La génétique joue également un rôle. Des études sur des jumeaux ont montré que si un jumeau monozygote (identique) est touché, l’autre a de très fortes chances de l’être aussi. La fragmentation caractéristique du sommeil REM et les hallucinations hypnagogiques (à l’endormissement) et hypnopompiques (au réveil) ayant une composante héréditaire dans d’autres parasomnies, l’idée d’une prédisposition génétique à la paralysie du sommeil est crédible. Enfin, certains troubles du sommeil augmentent considérablement le risque. Des taux élevés de paralysie du sommeil — 38 % dans une étude — sont signalés chez les personnes souffrant d’apnée obstructive du sommeil (AOS), ainsi que chez celles atteintes d’insomnie chronique, de dérèglement du rythme circadien ou de crampes nocturnes dans les jambes.
Santé mentale et gestion : quand faut-il s’inquiéter ?

Pour la plupart des gens, la paralysie du sommeil n’est pas le signe d’une maladie mentale grave. Elle est considérée comme une condition bénigne, ne survenant généralement pas assez souvent pour causer des problèmes de santé significatifs, bien qu’elle puisse provoquer une détresse émotionnelle. Cependant, il existe des liens réels entre ce phénomène et certains troubles mentaux qui méritent d’être pris en compte. Environ 10 % des personnes connaissent des épisodes récurrents, ce qui peut indiquer un problème plus sérieux comme la narcolepsie. La paralysie du sommeil peut aussi être associée à des maladies mentales comme le trouble de stress post-traumatique (TSPT), le trouble bipolaire ou les troubles anxieux et paniques.
La relation avec le TSPT est particulièrement bien documentée. Les survivants de traumatismes subissent fréquemment des modifications des schémas de sommeil paradoxal en raison de l’hypervigilance et des cauchemars. Le corps peut rester coincé dans un état défensif même pendant le sommeil, ce qui entraîne des réactions de peur exacerbées et des hallucinations plus intenses. Bien que les épisodes isolés soient généralement inoffensifs, des épisodes récurrents justifient une attention clinique.
Quand consulter ? Si les épisodes se produisent plusieurs fois par semaine, perturbent considérablement votre sommeil ou s’accompagnent d’autres symptômes, il est temps de voir un médecin. Soyez attentif à une faiblesse musculaire soudaine pendant la journée, une somnolence diurne excessive ou des réactions émotionnelles fortes provoquant un effondrement musculaire (cataplexie). Ces signes peuvent indiquer une narcolepsie, qui est traitable. Il est important de différencier la paralysie du sommeil d’autres troubles comme la paralysie périodique familiale, le trouble de conversion ou la cataplexie.
Reprendre le contrôle : stratégies et solutions

Il n’existe pas de remède unique pour la paralysie du sommeil, et dans la plupart des cas, aucun n’est nécessaire. Si la cause est connue, comme un manque de sommeil, y remédier suffit souvent à résoudre le problème. Traiter la cause profonde est presque toujours plus efficace que de s’attaquer au symptôme. La première étape est de réguler votre sommeil : visez des heures de coucher et de lever constantes, même le week-end. Le changement de position est aussi une intervention simple et efficace : dormez sur le côté, en utilisant un oreiller pour vous caler si besoin.
La gestion du stress est une autre clé. Les interventions éducatives, l’hygiène du sommeil, la gestion du stress et la thérapie cognitivo-comportementale (TCC) sont des approches non médicamenteuses efficaces. Si vous souffrez de TSPT, des traitements ciblés comme l’EMDR ou l’Internal Family Systems (IFS) peuvent aider le système nerveux à traiter le traumatisme stocké. Durant un épisode, le Dr Katherine Green conseille de ne pas paniquer : « donnez à votre cerveau quelques secondes pour rattraper son retard et se réveiller complètement ». Concentrez-vous sur une respiration lente et intentionnelle, et essayez de bouger les doigts ou les orteils, ce qui est souvent plus facile qu’un grand mouvement.
Pour les cas récurrents liés à un trouble du sommeil, des traitements avec des ISRS (un type d’antidépresseur) ou des stimulants peuvent donner de bons résultats, mais ne sont pas des options de première ligne. En parallèle, explorer des aliments favorisant un sommeil sain peut être une première étape complémentaire et à faible risque. Le pronostic est généralement bon. Aucune étude n’a démontré de conséquences à long terme sur la santé. Les épisodes surviennent souvent par vagues, et la gestion des déclencheurs est la clé d’une amélioration durable.
⚠️ Avis important (Disclaimer)
Les informations contenues dans cet article sont fournies à titre informatif uniquement et ne remplacent pas un avis, un diagnostic ou un traitement médical professionnel. La paralysie du sommeil peut être liée à différentes causes, et chaque personne peut vivre des symptômes différents. Si vous êtes inquiet·e au sujet de vos expériences de sommeil, si elles deviennent fréquentes, perturbent votre vie quotidienne ou s’accompagnent d’autres symptômes inquiétants, consultez un professionnel de la santé qualifié (médecin, spécialiste du sommeil ou psychologue). Jamais les informations présentées ici ne doivent être utilisées pour se diagnostiquer soi-même ou remplacer des soins médicaux adaptés.
Créé par des humains, assisté par IA.