Ce mal qui vous réveille : l’énigme de l’asthme nocturne

Pour de nombreuses personnes asthmatiques, la nuit est loin d’être un long fleuve tranquille. Un réveil brutal, une toux sèche qui n’en finit pas, cette sensation d’étau qui enserre la poitrine ou une respiration sifflante sont des symptômes bien trop familiers. Ces crises nocturnes ne se contentent pas de perturber le sommeil ; elles sapent l’énergie et la qualité de vie, entraînant fatigue et difficultés de concentration tout au long de la journée.
Les chiffres sont parlants : selon les données disponibles, près de trois asthmatiques sur quatre connaissent ces épisodes à répétition, que ce soit au cœur de la nuit ou au moment du réveil. Comprendre pourquoi l’asthme s’intensifie durant ces heures charnières est donc devenu un enjeu majeur. L’objectif est clair : améliorer la prise en charge des patients pour limiter l’impact de la maladie sur leur vie quotidienne.
Les coupables de la nuit : une mécanique complexe

Mais alors, que se passe-t-il exactement dans notre corps pendant que nous dormons ? Les dernières synthèses cliniques révèlent une interaction de plusieurs facteurs. D’abord, les acariens, bien installés dans notre literie (matelas, oreillers, couettes), agissent comme un déclencheur majeur de l’asthme allergique. La position allongée favorise également le reflux gastro-œsophagien (RGO), dont les remontées acides peuvent irriter les voies respiratoires et amplifier l’inflammation.
À cela s’ajoute un ballet hormonal. Les fluctuations nocturnes de la mélatonine, du cortisol et de l’adrénaline influencent directement la profondeur et le rythme de notre respiration. Le relâchement musculaire général, propre au sommeil, provoque quant à lui une réduction naturelle du calibre des bronches, ce qui limite le passage de l’air. Enfin, des troubles comme l’apnée du sommeil peuvent jouer un rôle aggravant. Comme le rappelle l’Assurance maladie : « Les crises d’asthme sont plus fréquentes la nuit et au petit matin. »
La chambre à coucher, un environnement à risque ?

C’est donc souvent une fois au lit que les symptômes de l’asthme se manifestent avec le plus de force. La literie, véritable nid à poussières et à allergènes respiratoires, peut déclencher une crise au simple contact de l’air que l’on inspire. Que l’on soit adulte ou enfant, un réveil marqué par une oppression thoracique ou une toux persistante est le signe de ce déséquilibre nocturne.
Les conséquences se font sentir dès le lendemain. Baisse de vigilance, difficultés de scolarité ou professionnelles, voire changements de comportement chez l’enfant, sont autant de répercussions directes. Pour prévenir ces crises, une recommandation simple mais essentielle est de toujours garder un inhalateur de secours à portée de main, surtout la nuit. Veiller à maintenir un environnement de chambre sain est tout aussi crucial.
Comprendre l’asthme et ses multiples déclencheurs
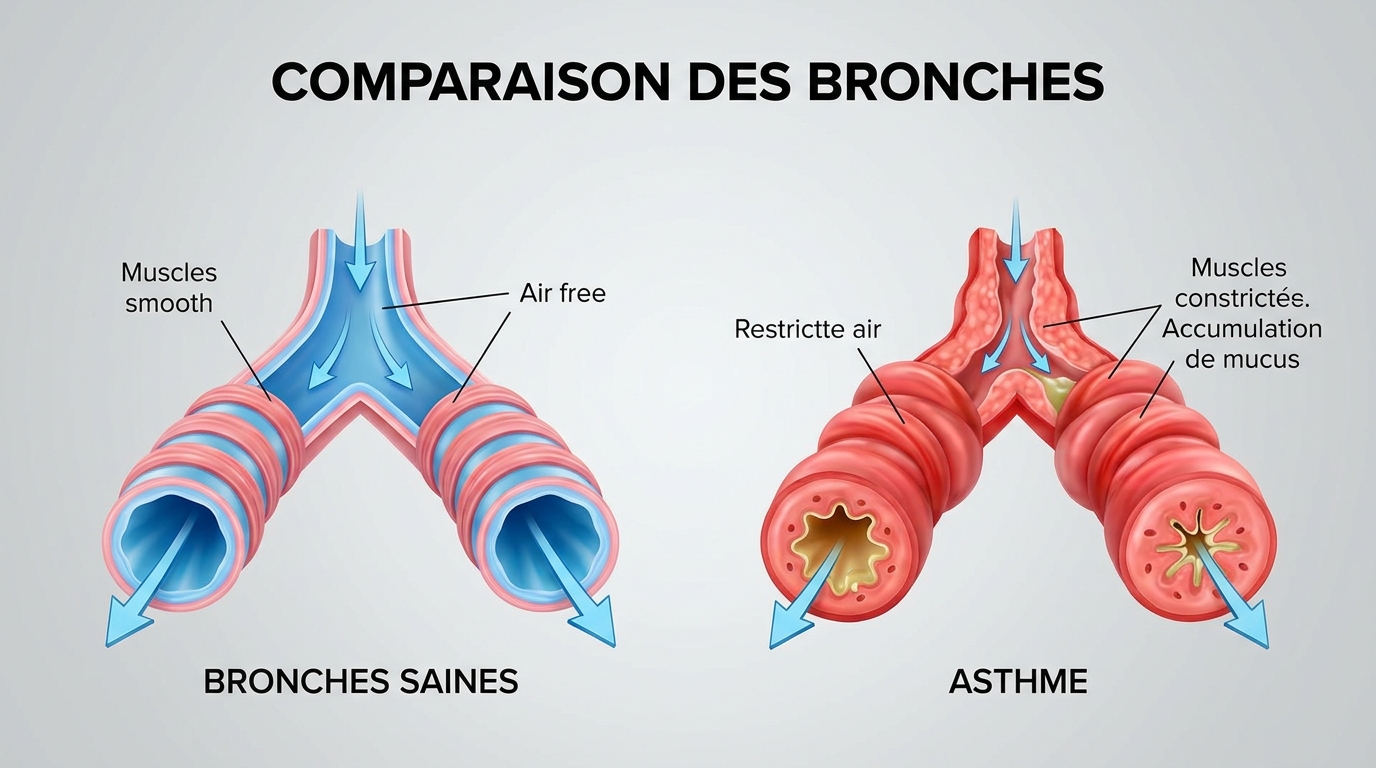
Pour mieux le combattre, il faut d’abord le connaître. L’asthme est une maladie inflammatoire chronique qui affecte les bronches. Il se caractérise par une hyperréactivité des voies respiratoires, qui réagissent de manière excessive à certains stimuli. Les symptômes les plus courants sont l’essoufflement, une toux sèche, une respiration sifflante et une sensation de gêne ou d’oppression thoracique.
Plusieurs facteurs peuvent favoriser sa survenue ou son aggravation. Parmi eux, on trouve les allergènes (pollen, acariens), les infections virales, l’effort physique, la pollution atmosphérique, le reflux gastro-œsophagien (RGO) ou encore le surpoids. La prévention repose sur un contrôle attentif de son environnement, un traitement de fond adapté prescrit par un médecin, et l’utilisation immédiate d’un inhalateur de secours en cas de crise. Dans certaines situations, notamment pour l’asthme nocturne chez l’enfant ou l’adulte, un ajustement des traitements préventifs peut s’avérer nécessaire.
Vers un contrôle sur mesure : les stratégies pour mieux dormir

L’aggravation nocturne des symptômes asthmatiques n’est jamais anodine. Elle peut être le signal d’un traitement de fond insuffisant ou de la présence de facteurs déclenchants qui n’ont pas été identifiés. Adapter le suivi médical est donc la première étape. Cela passe par le traitement d’un éventuel reflux ou d’une apnée du sommeil, et par un contrôle rigoureux de l’exposition aux allergènes.
Des ajustements du traitement de fond peuvent aussi être envisagés par le médecin, avec des prises de médicaments réparties dans la journée et au coucher. Cependant, l’identification précise des déclencheurs peut se révéler complexe et la réponse au traitement varie grandement d’une personne à l’autre. Dans tous les cas, une approche personnalisée, avec des ajustements réguliers au fil du temps, reste la clé d’une prise en charge réussie.
Conclusion : une vigilance de tous les instants

L’asthme nocturne n’est pas une fatalité, mais un signal d’alerte important que le corps envoie. Il souligne que la maladie est active même pendant le sommeil et nécessite une attention particulière. La combinaison de facteurs environnementaux, physiologiques et hormonaux rend sa gestion complexe, mais pas impossible.
La solution réside dans une approche globale et individualisée. Un dialogue constant avec son médecin, l’identification des déclencheurs spécifiques et l’ajustement du traitement sont les piliers d’un meilleur contrôle. En comprenant les mécanismes en jeu, chaque patient peut devenir un acteur clé de sa propre santé et retrouver des nuits plus sereines.
Cet article s’appuie sur des informations issues de la publication de LE PROGRÈS, intitulée « Asthme : pourquoi a-t-il tendance à s’aggraver la nuit ? » et datée du 12 mai 2026.
Selon la source : passeportsante.net