VIH/SIDA : une 8e rémission confirmée après une greffe de cellules souches entre frère et sœur
Auteur: Adam David
Une greffe aux effets inattendus face à un enjeu de santé mondial

L’histoire médicale vient d’enregistrer le huitième cas connu d’une rémission durable du VIH/sida. Le patient est un homme âgé de 63 ans qui a bénéficié d’une transplantation de cellules souches. Ce don providentiel provient d’un membre de sa fratrie, frère ou sœur, qui se trouve être porteur d’une mutation génétique bien spécifique, capable de conférer une véritable résistance au virus.
Cette intervention complexe n’a pas été pensée initialement pour combattre le virus de l’immunodéficience humaine. Elle a été réalisée dans le but premier de traiter un cancer du sang. Cependant, les effets de cette greffe ont dépassé ce cadre initial, permettant de suspendre totalement le traitement antirétroviral du patient vingt-quatre mois plus tard.
Le VIH/sida demeure un enjeu de santé publique d’une ampleur considérable, affectant des millions d’individus à l’échelle planétaire. Les chiffres indiquent très précisément 40,8 millions de personnes vivant avec le VIH en 2024. Si les traitements antirétroviraux constituent aujourd’hui la prise en charge de référence pour contrôler efficacement l’infection et garantir une qualité de vie satisfaisante, ils comportent des limites. Ils ne sont pas accessibles à toutes les populations et exigent une observance stricte : une interruption de traitement entraîne bien souvent une rechute rapide, qui peut survenir en quelques semaines seulement.
Le défi des réservoirs viraux et l’objectif d’une guérison durable

Le phénomène de rechute rapide s’explique par la nature même du virus et sa capacité à se dissimuler. Il persiste dans ce que les scientifiques nomment des réservoirs cellulaires, disséminés à divers endroits de l’organisme. Ces cachettes biologiques lui permettent de se réactiver dès que la barrière chimique des traitements est levée, et ce, même après de très longues périodes de contrôle virologique.
Le mécanisme repose sur des provirus, qui sont concrètement des fragments d’ADN viral venus s’intégrer directement au génome des cellules de l’hôte. Lors de la division cellulaire, ces provirus se répliquent de manière totalement passive sans pour autant détruire les cellules qui les abritent. Les traitements antirétroviraux parviennent à réduire la charge virale à des niveaux indétectables, mais ces provirus subsistent inlassablement au fil des générations cellulaires successives.
Face à cet obstacle persistant, la communauté scientifique concentre désormais ses recherches sur des stratégies qui se veulent véritablement curatives. L’objectif est de permettre aux personnes séropositives de stopper définitivement la prise de leur traitement antirétroviral tout en conservant une vie en bonne santé sur le temps long. La difficulté est de taille : malgré plus de quarante années d’efforts scientifiques soutenus, aucun traitement ne permet d’offrir une rémission durable applicable à grande échelle à ce jour.
La clé de l’immunité : plongée dans la mutation CCR5

L’espoir surgit au travers de très rares cas de rémission observés chez des patients ayant reçu une transplantation de cellules souches hématopoïétiques allogéniques. Cette approche médicale pointue a démontré sa capacité à réduire de façon significative la présence des réservoirs viraux persistants. Le secret de cette réussite réside dans la génétique des cellules transplantées, qui portent la fameuse mutation CCR5 Δ32/Δ32.
Cette altération génétique joue un rôle crucial : elle inactive un récepteur indispensable dont le VIH se sert pour pénétrer à l’intérieur des cellules. Plus précisément, elle empêche l’expression du corécepteur CCR5, un élément fondamental pour la fixation du virus sur le récepteur CD4+ des cellules de l’hôte. Jusqu’à présent, tous les cas de rémission décrits impliquaient des greffons issus de donneurs homozygotes, c’est-à-dire possédant deux copies du gène muté.
Pendant une longue période, les chercheurs pensaient que cette mutation devait obligatoirement être à l’état homozygote pour espérer une rémission sans traitement. De nouvelles observations ont balayé cette certitude, certains patients ayant présenté une rémission après une greffe de cellules souches CCR5Δ32 hétérozygotes, donc porteurs d’une seule copie de la mutation. Ces éléments suggèrent que d’autres mécanismes, allant au-delà de la simple absence d’expression du CCR5, pourraient jouer un rôle déterminant dans l’élimination définitive du virus de l’organisme.
Le parcours clinique inédit d’un patient diagnostiqué en 2006
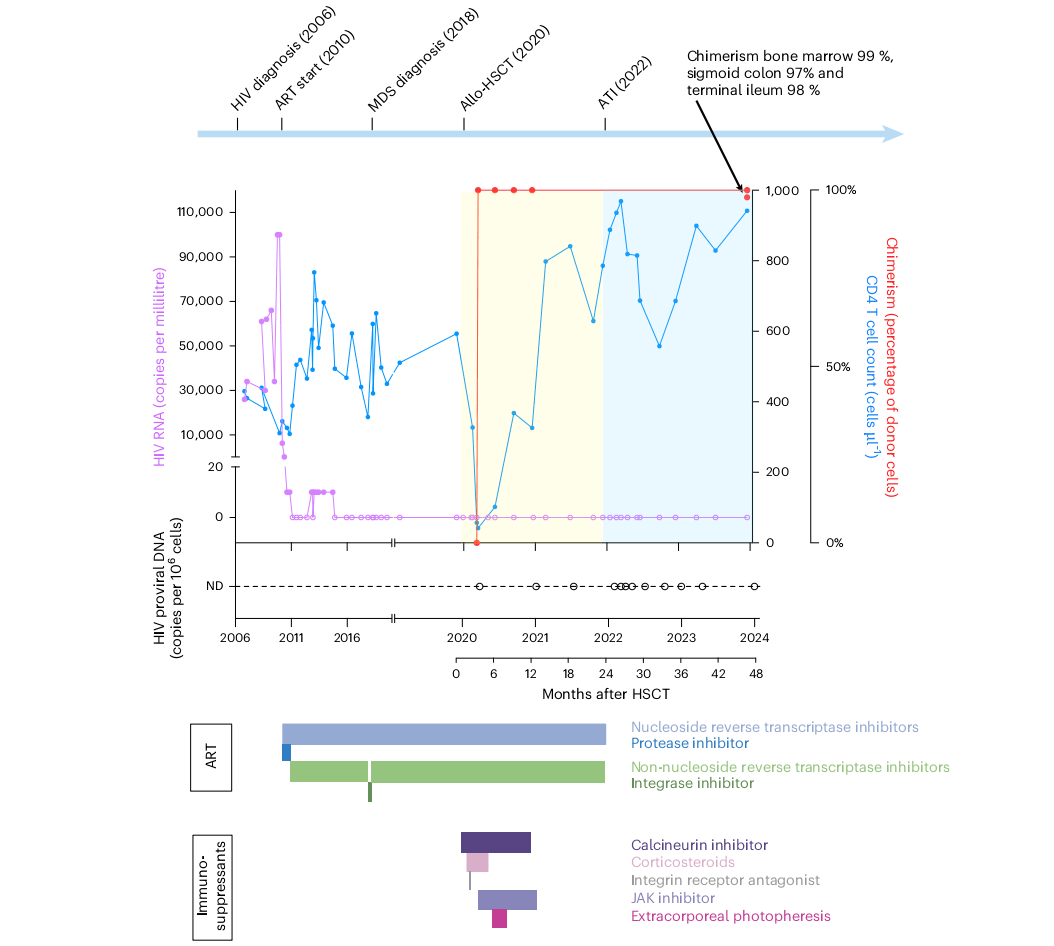
Pour percer le mystère de ces mécanismes, une étude détaillée a été publiée le 13 avril dans la revue spécialisée Nature Microbiology. L’équipe de recherche y propose une analyse approfondie d’un cas de rémission lié à cette mutation génétique. Les auteurs de l’étude exposent les faits : « Nous rapportons ici le cas d’un homme de 63 ans en rémission du VIH sans traitement, cinq ans après une greffe de cellules souches hématopoïétiques allogéniques provenant d’un donneur, frère ou sœur, porteur de la mutation CCR5Δ32/Δ32, réalisée pour traiter un syndrome myélodysplasique ».
Le parcours médical du patient retrace des décennies de lutte. L’homme a été diagnostiqué porteur du VIH-1 de sous-type B au cours de l’année 2006. Il était alors âgé de 44 ans. Quatorze ans plus tard, en 2020, il reçoit cette greffe de cellules souches provenant de sa fratrie pour soigner son syndrome myélodysplasique. Les observations scientifiques rapportées par les chercheurs sont formelles : « Une caractérisation clinique approfondie, incluant des analyses virologiques et immunologiques de prélèvements de sang périphérique, d’intestin et de moelle osseuse, a révélé un chimérisme complet du donneur ».
En termes simples, une immense partie des cellules du donneur a remplacé les cellules immunitaires de l’hôte pour s’implanter durablement dans son organisme. Ce remplacement a opéré de façon progressive dans le sang, dans la moelle osseuse ainsi que dans les tissus intestinaux. Cette implantation a été si efficace qu’elle a permis au patient d’interrompre complètement son traitement antirétroviral tout juste vingt-quatre mois après avoir reçu la transplantation.
Des résultats prometteurs nécessitant une prudence scientifique

Les résultats à long terme renforcent l’ampleur de cette réussite médicale. Deux années après la greffe, les multiples analyses n’ont mis en évidence aucune trace d’ADN proviral du VIH, que ce soit dans le sang du patient ou dans ses tissus intestinaux. L’investigation médicale est allée extrêmement loin, procédant à l’examen minutieux de plus de 65 millions de lymphocytes T CD4⁺ sans détecter le moindre matériel viral capable de se répliquer.
Les chercheurs n’ont détecté aucune réponse immunitaire spécifique au VIH chez cet individu. Le patient demeure néanmoins positif pour la protéine virale Env, bien que ses taux d’anticorps anti-VIH aient connu une diminution globale tout au long des quatre années consécutives à la transplantation. L’ensemble de ces résultats permet d’avancer une hypothèse solide : l’introduction de cellules de donneur résistantes pourrait déclencher un remplacement intégral du système immunitaire dans différents compartiments du corps, avec le potentiel d’éliminer définitivement les réservoirs du virus.
Les auteurs de la publication scientifique appellent à conserver une grande prudence face à ces résultats encourageants. Ces observations reposent sur un cas unique, ce qui rend la détermination précise de la contribution de chaque facteur impossible pour le moment. Ils insistent sur le fait que la transplantation de cellules souches ne constitue absolument pas une option généralisable pour l’ensemble des personnes vivant avec le VIH. Toutefois, l’étude approfondie de ces situations médicales rares apporte une lumière précieuse, susceptible d’identifier les facteurs favorisant une rémission prolongée et d’orienter efficacement les futures recherches mondiales.
Selon les sources : trustmyscience.com | Nature Microbiology